Chương 1. Điều trị nội nha tốt rồi mới phục hình
Giới thiệu
Mục đích của điều trị nội nha là ngăn ngừa viêm quanh chóp ở những răng có viêm tủy không hồi phục và điều trị lành viêm quanh chóp ở những răng có tủy hoại tử và bị nhiễm khuẩn.
Khi đã chẩn đoán được viêm tủy không hồi phục hoặc viêm quanh chóp, răng cần được đánh giá và các lựa chọn điều trị gồm nhổ răng hoặc điều trị nội nha rồi phục hồi, cần được thảo luận với bệnh nhân.
Khi trao đổi lựa chọn điều trị, phải giải thích rõ rằng điều trị nội nha không phải là mục tiêu cuối cùng, mà sau đó bắt buộc phải có phục hồi sau nội nha để khôi phục chức năng và thẩm mỹ răng.
Cần nhấn mạnh rằng thời điểm, tính chất và chất lượng của phục hồi thân răng có thể ảnh hưởng quan trọng đến thành công của điều trị nội nha và tuổi thọ răng.
Điều trị nội nha có thể được chia thành các giai đoạn sau:
- Đánh giá và chuẩn bị trước điều trị
- Sửa soạn xoang tủy (bao gồm mở tủy, tạo hình, và khử khuẩn)
- Trám bít ống tủy
- Phục hồi thân răng
Phục hồi cần được xem là một phần không thể tách rời trong quá trình điều trị nội nha tổng thể.
Đánh giá và chuẩn bị trước điều trị
Trước hết cần đánh giá khả năng phục hồi răng, xét đến số lượng, chất lượng và vị trí mô thân răng còn lại, cũng như tình trạng nha chu.
Thăm dò cẩn thận quanh viền nướu bằng cây thăm dò nha chu giúp phát hiện các đặc điểm quan trọng như gãy dọc răng, có thể ảnh hưởng nghiêm trọng đến khả năng phục hồi và kế hoạch điều trị.
Thông thường, răng cần điều trị nội nha thường đã được phục hồi lớn trước đó hoặc bị bể vỡ và nhiễm khuẩn.
Cần loại bỏ mô sâu răng để ngăn ngừa rò rỉ và giảm nguy cơ mảnh ngà sâu chứa vi khuẩn đi vào ống tủy trong quá trình điều trị.
Lý tưởng nhất là nên có tối thiểu 2 mm mô răng lành nằm trên nướu bao quanh toàn bộ chu vi răng để thuận lợi cho phục hồi sau đó.
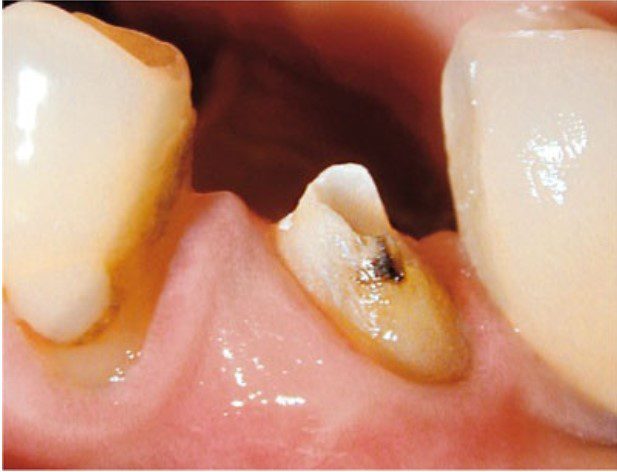
Nếu có bất kỳ nghi ngờ nào về khả năng phục hồi răng (xem chương 8) thì cần tháo bỏ hoàn toàn phục hồi hiện có để xác định rõ mức độ và vị trí mô răng lành còn lại.
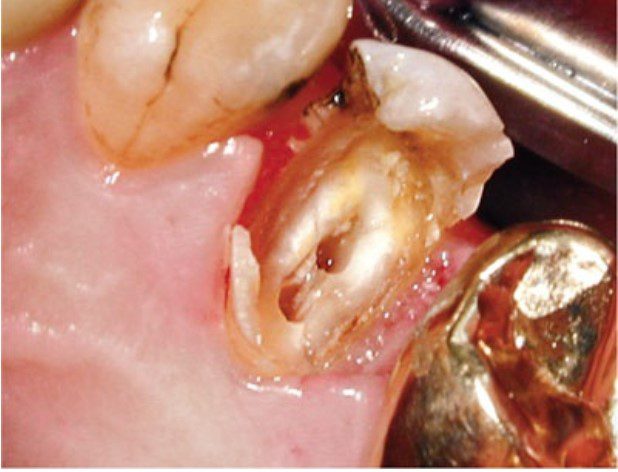
Việc loại bỏ hoàn toàn phục hồi hiện tại được khuyến cáo trong nhiều trường hợp, vì có thể làm lộ ra các đường nứt ẩn không được phát hiện qua khám lâm sàng bên ngoài hay thăm dò nha chu.
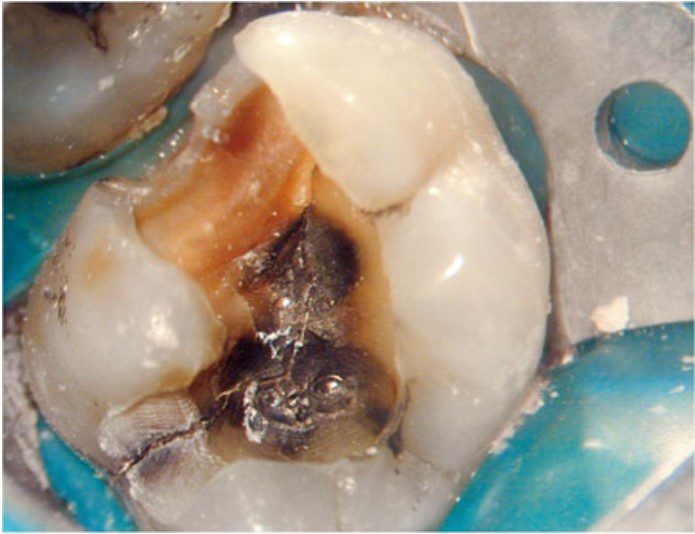
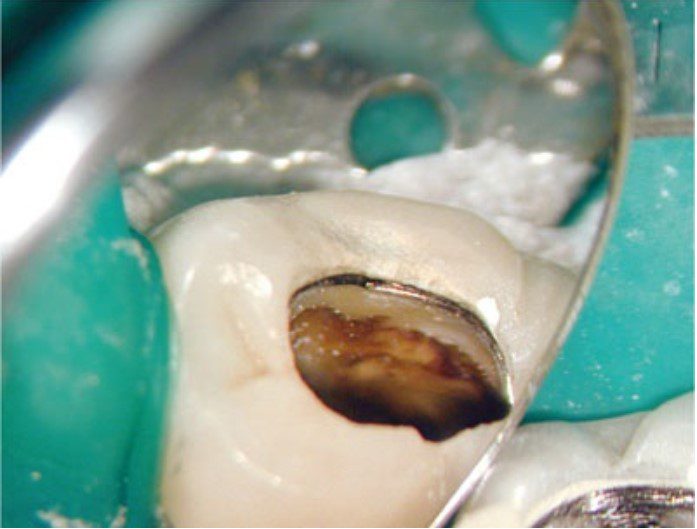
Việc điều trị nội nha có thể khó khăn hơn nếu mở tủy xuyên qua mão, bởi vì các mốc giải phẫu răng bị che khuất bởi phục hình ngoài thân răng, dẫn đến khó xác định miệng ống tủy, loại bỏ nhầm quá nhiều mô răng lành hoặc thậm chí gây thủng.
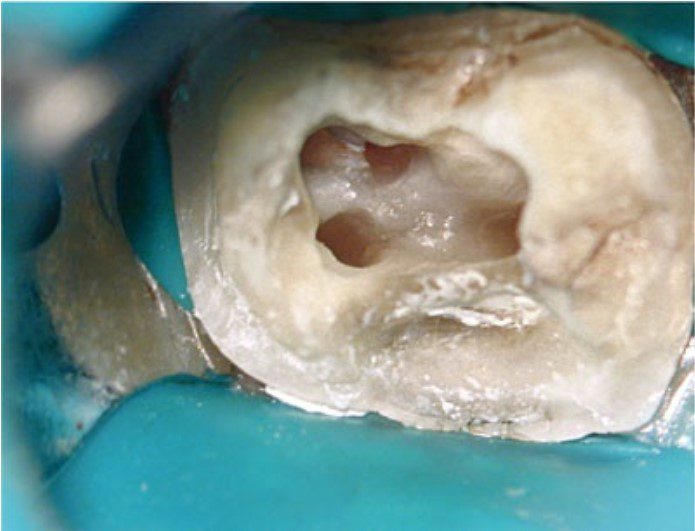
Ngay cả khi đã quyết định điều trị xuyên qua mão thì vẫn nên thông báo cho bệnh nhân rằng trong quá trình điều trị, có thể phát sinh tình huống buộc phải tháo mão, và sau khi hoàn tất điều trị, có thể cần phải làm mão mới.
Điều trị nội nha bắt buộc phải được thực hiện dưới đê cao su.
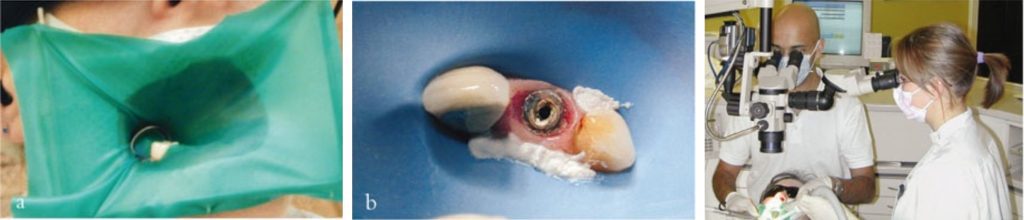
Mở tủy
Nếu xoang mở tủy không đạt yêu cầu thì việc xác định và thăm dò ống tủy sẽ trở nên phức tạp hơn, tiên lượng điều trị sẽ bị ảnh hưởng do bị hạn chế làm sạch, khử khuẩn và trám bít.
Ngoài ra, còn có thể làm tăng nguy cơ gãy dụng cụ và tạo hình sai (ví dụ như lệch đường, tạo khấc), dẫn đến kiểm soát nhiễm khuẩn kém và cuối cùng là thất bại điều trị.
Thực tế thì hiếm khi xoang mở tủy có hình dạng hoàn toàn giống mô tả điển hình trong sách giáo khoa — tức là hình dạng của răng trẻ, chưa từng được phục hồi.
Trên thực tế thì kích thước buồng tủy và vị trí miệng ống tủy bị ảnh hưởng bởi lượng và vị trí ngà thứ cấp, ngà bậc ba được bồi đắp để đáp ứng với sâu răng, phục hồi, rò rỉ hoặc mòn răng theo thời gian.
Những tác động tích lũy này có thể làm thay đổi đáng kể kích thước và hình dạng buồng tủy.
Tạo hình và khử khuẩn khoang tủy
Vi sinh vật tồn tại cả trong ống tủy chính lẫn trong màng sinh học (biofilm) bao phủ các nhánh phụ phức tạp của hệ thống ống tủy.
Trên thực tế, bác sĩ hiếm khi có thể nhìn thấy hoặc tiếp cận được toàn bộ hệ thống ống tủy bằng dụng cụ.
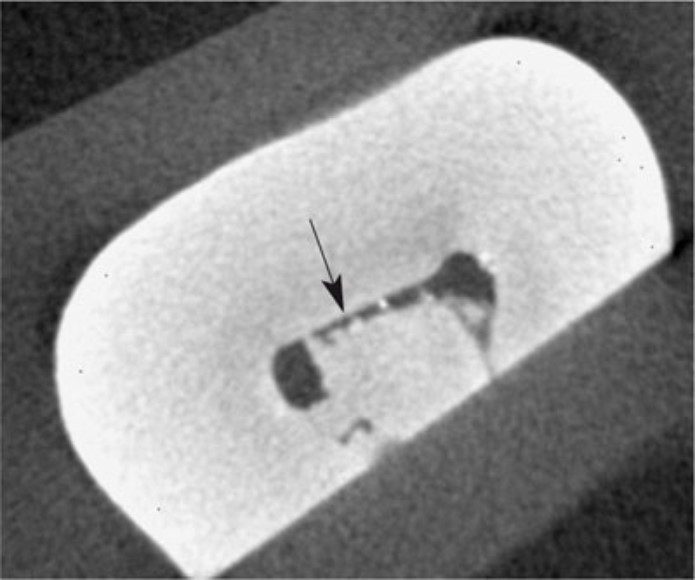
Quá trình tạo hình (làm sạch cơ học) giúp loại bỏ vi khuẩn từ một phần thành ống tủy, đồng thời mở rộng khoang tủy và các nhánh phụ, tạo điều kiện cho dung dịch bơm rửa và thuốc khử khuẩn thấm sâu hơn.
Quá trình tạo hình cần tạo ra một ống tủy có dạng thuôn ba chiều từ chóp về phía thân răng, theo sát hình dáng bên ngoài của chân răng.
Độ thuôn này sẽ thuận lợi cho việc trám bít sau đó.
Ống tủy nên được tạo hình theo hướng từ thân răng xuống chóp (crown-down), với thứ tự:
- Mở rộng 1/3 thân răng,
- Tiếp theo 1/3 giữa,
- Cuối cùng là 1/3 chóp.
Bất kể sử dụng dụng cụ thép không gỉ (SS) hay hợp kim NiTi thì phương pháp này tuân theo nguyên tắc dùng từ dụng cụ lớn đến nhỏ dần, mỗi dụng cụ nhỏ hơn đi sâu hơn một chút so với dụng cụ trước.
Phương pháp crown-down có nhiều ưu điểm so với “step-back” truyền thống , bao gồm:
- Loại bỏ phần lớn mô tủy và ngà nhiễm khuẩn ở phần thân răng, ngăn không cho chúng bị đẩy xuống vùng chóp.
- Loại bỏ cản trở phía thân răng, giúp giảm nguy cơ tắc nghẽn phần chóp.
- Tăng khả năng trao đổi sớm dung dịch bơm rửa ở các đoạn sâu.
- Duy trì chiều dài làm việc ổn định trong suốt quá trình tạo hình.
- Cải thiện cảm giác tay khi thao tác, đặc biệt là khi vùng chóp răng mảnh và nhạy cảm.
Tạo hình cơ học có thể được thực hiện bằng nhiều loại dụng cụ và hệ thống trâm khác nhau.
Mặc dù trâm SS nhỏ (cỡ 06–20) có thể đủ dẻo nhưng các trâm số lớn hơn thì kém dẻo hơn, dẫn đến loại bỏ ngà không đều trên thành ống tủy do dụng cụ có xu hướng tự làm thẳng các ống tủy cong.
Tâm NiTi có đặc tính ghi nhớ hình dạng và siêu đàn hồi. Tính ghi nhớ hình dạng cho phép trâm trở về hình dạng ban đầu sau khi sử dụng; còn tính siêu đàn hồi nghĩa là trâm giữ được độ dẻo ngay cả khi đường kính tăng lên, so với các trâm SS có cùng kích thước.
Cần thận trọng khi sử dụng dụng cụ quay bằng NiTi vì khả năng cắt tương đối mạnh và độ thuôn lớn của chúng có thể dẫn đến việc tạo hình quá mức.
Hình dạng cuối cùng (độ thuôn) của ống tủy sau khi tạo hình nên được quyết định bởi đặc điểm giải phẫu riêng của ống tủy đang điều trị, chứ không phải bởi hướng dẫn của nhà sản xuất hay thiết kế dụng cụ.
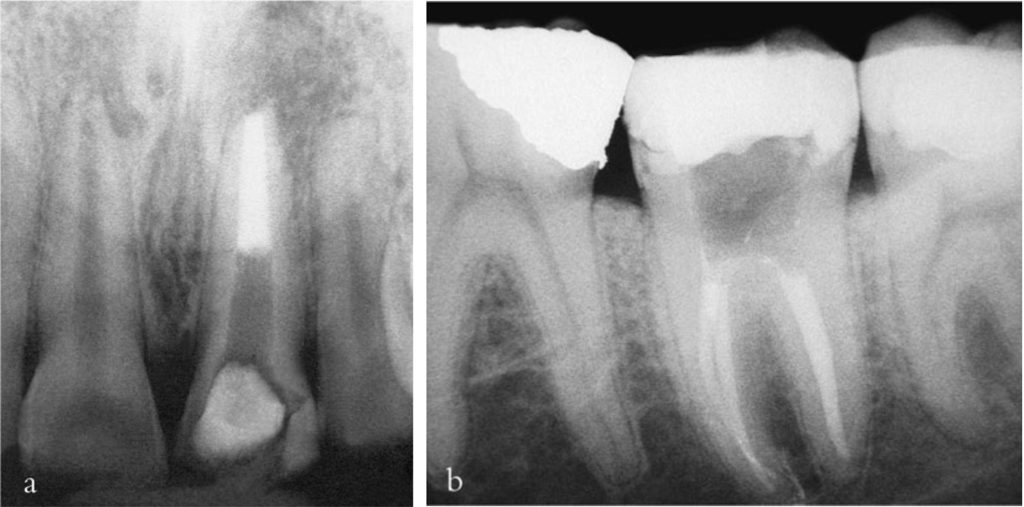
Hiện nay, NaOCl được xem là dung dịch bơm rửa ống tủy thích hợp nhất, vì nó vừa có khả năng bôi trơn dụng cụ và rửa trôi mảnh vụn, vừa có tác dụng kháng khuẩn và hòa tan collagen. Dung dịch bơm rửa ống tủy cần được thay mới thường xuyên vì các ion clo tự do hoạt tính bị tiêu hao nhanh chóng; dung dịch cũng nên được khuấy hoặc kích thích đều đặn để lưu thông vào những vùng khó tiếp cận.
Axit ethylenediamine tetra-acetic (EDTA) có thể tăng cường khả năng khử khuẩn ống tủy bằng cách loại bỏ lớp mùn, từ đó giúp chất khử khuẩn thâm nhập tốt hơn vào ống ngà. Mỗi ống tủy cần được bơm rửa kỹ trong ít nhất 30 phút trước khi đặt thuốc băng hoặc trám bít.
Tuy nhiên, ngà răng tiếp xúc quá mức với dung dịch EDTA và NaOCl có thể gây ảnh hưởng bất lợi không chỉ đến độ bền cơ học của răng mà còn đến hiệu quả của việc dán phục hồi. Những vấn đề này sẽ được đề cập thêm trong Chương 2.
Điều trị nội nha có thể được thực hiện trong một lần hẹn (tức là sửa soạn và trám bít trong cùng một buổi) nếu có đủ thời gian (30 phút tiếp xúc với dung dịch bơm rửa) để khử khuẩn ống tủy sau khi đã được sửa soạn. Nếu răng cần được điều trị qua hai hoặc nhiều lần hẹn, nên đặt thuốc kháng khuẩn, chẳng hạn như canxi hydroxide.
Cũng nên tránh đặt thuốc canxi hydroxide trong thời gian dài vì có thể làm tăng môđun đàn hồi của ngà răng, từ đó làm tăng khả năng gãy chân răng.
Trám bít ống tủy
Mục tiêu của trám bít là ngăn ngừa tái nhiễm khuẩn ống tủy đã được khử khuẩn; chôn vùi các vi sinh vật còn sót lại trong ống tủy và ngăn chặn dịch từ mô quanh chóp xâm nhập vào ống tủy, vì nó có thể là nguồn dinh dưỡng cho các vi sinh vật còn tồn tại.
Kỹ thuật lèn ngang là một phương pháp trám bít đơn giản, chi phí thấp và đáng tin cậy, được giảng dạy rộng rãi tại các trường nha khoa trên toàn thế giới. Mặc dù kỹ thuật này có thể trám kín được ống tủy chính, nhưng nó không thích hợp với những hệ thống ống tủy phức tạp có các nhánh nhỏ, khe hoặc bất thường, cũng như những ống tủy có dạng thuôn không liên tục, chẳng hạn như nội tiêu.
Để khắc phục vấn đề về độ khít sát và độ chảy của vật liệu, các kỹ thuật sử dụng gutta-percha “nhiệt dẻo” hiện nay đã được ứng dụng rộng rãi, cho phép tạo ra khối trám bít đặc hơn và hoàn chỉnh hơn, ngay cả trong những trường hợp có giải phẫu phức tạp.
Kỹ thuật nhồi dọc sử dụng một cây nhồi đã xác định trước, làm nóng bằng điện để nhồi dọc gutta-percha vào phần ba chóp ống tủy. Độ thuôn phía chóp của ống tủy đã sửa soạn và sự khít sát của côn gutta-percha tạo nên dạng kháng thích hợp, giúp ngăn vật liệu bị đẩy ra ngoài lỗ chóp. Phần giữa và phần thân ống tủy sau đó được “trám bít ngược” bằng gutta-percha nhiệt dẻo, bơm bằng thiết bị dạng súng như Obtura II®.
Tất cả các cây lèn ngang và cây nhồi dọc đều phải vừa thụ động trong lòng ống tủy; thận trọng tránh dùng lực quá mức khi lèn vật liệu trám bít để không gây nứt hoặc gãy chân răng.
Vật liệu trám bít ống tủy cần kết thúc ở chóp răng tại điểm giới hạn của quá trình tạo hình (điểm thắt chóp). Ở phía thân răng, vật liệu trám bít nên dừng lại cách miệng ống tủy từ 1–2 mm. Trong những trường hợp có tiêu xương nha chu thì phần trám bít nên dừng lại cách mào xương ổ 1–2 mm, nhằm tránh việc vật liệu trám bị lộ ra môi trường miệng qua các ống ngà còn thông.
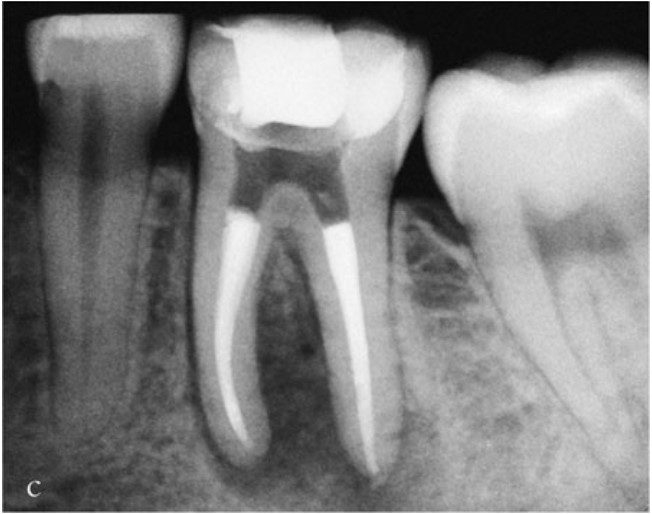
Nếu có kế hoạch thực hiện phục hình có chốt lưu giữ thì ống chốt nên được sửa soạn ngay sau khi hoàn tất trám bít ống tủy.
Răng đã điều trị nội nha khác gì so với răng còn tủy sống?
Răng đã điều trị nội nha thường dễ gãy hơn so với răng tủy sống.

Tình trạng này có thể được phòng ngừa nếu trong quá trình điều trị răng được nâng đỡ tốt và được phục hồi bằng một phục hình bảo vệ múi răng sớm sau khi điều trị nội nha hoàn tất.
Hiện tượng này có thể là hậu quả tích lũy của nhiều yếu tố, bao gồm:
– Mất mô răng: răng được điều trị nội nha thường đã được trám nhiều lần, mất một hoặc cả hai gờ bên. Cộng thêm việc mất mô răng khi mở tủy, khiến răng sau dễ bị gãy dọc dưới tác động chức năng. Việc làm mỏng múi răng trong quá trình mở tủy cũng làm tăng tỷ lệ chiều cao–chiều rộng của múi răng khiến múi dễ gãy hơn.
– Mất cảm giác thụ thể: có bằng chứng cho thấy trong tủy răng có các thụ thể cảm giác bản thể và ngưỡng chịu lực của răng mất tủy cao hơn đáng kể so với răng còn tủy sống (do không còn cảm nhận được lực mạnh). Điều này có thể dẫn đến việc vô tình tạo tải trọng quá mức lên răng đã bị giảm thể tích và phân bố mô răng lành.
– Quá trình sửa soạn quá mức: Việc loại bỏ quá nhiều ngà răng ở phần ba thân và phần ba giữa của chân răng do sửa soạn quá mức hoặc do khoan đặt chốt có thể làm yếu cấu trúc chân răng, khiến răng dễ bị gãy thân–chân.
– Lạm dụng dung dịch bơm rửa hoặc đặt thuốc trong ống tủy quá lâu: Việc sử dụng quá mức dung dịch bơm rửa (như NaOCl và EDTA) hoặc đặt thuốc canxi hydroxide trong thời gian dài có thể làm thay đổi thành phần hóa học và đặc tính cơ học của ngà, dẫn đến tăng nguy cơ gãy răng.
Một lần nữa, điều trị nội nha không bao giờ nên được xem là mục đích cuối cùng, mà mọi thao tác trong quá trình điều trị cần được thực hiện với sự cân nhắc đến thiết kế và thành công lâu dài của phục hình sau cùng.
Tại sao và khi nào cần phục hồi răng đã điều trị nội nha?
Khi điều trị nội nha đã hoàn tất, răng cần được phục hồi càng sớm càng tốt nhằm đảm bảo vùng phục hồi kín khít, ngăn ngừa sự xâm nhập của dịch và vi khuẩn, bảo vệ răng khỏi gãy vỡ.
Các phục hồi kém chất lượng hoặc trì hoãn phục hồi có thể làm ảnh hưởng đến kết quả của điều trị nội nha, hoặc dẫn đến mất răng do các nguyên nhân không liên quan đến nội nha.
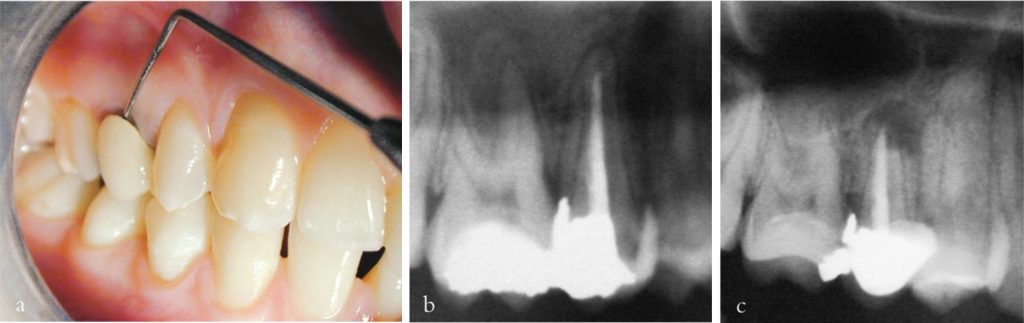
Nếu có đủ thời gian và khi có chỉ định, có thể đặt chốt sợi và trám kín buồng tủy ngay lập tức bằng vật liệu phục hồi. Đây là thời điểm lý tưởng để phục hồi, vì khoang mở tủy còn dễ tiếp cận và đã được khử khuẩn kỹ lưỡng, đồng thời răng vẫn đang được cô lập bằng đê cao su, tạo điều kiện tối ưu cho phục hồi.
Tuy nhiên, trong những trường hợp cần phục hồi phức tạp hơn, chẳng hạn như khi có kế hoạch phục hình phủ múi cho răng sau, răng có thể được phục hồi bằng một cùi giả dán — phần này sau đó có thể được sửa soạn cho phục hình phủ múi ở lần hẹn sau.
Nếu cần trám tạm, nên đặt một lớp Cavit® hoặc viên gòn nhỏ ở lỗ mở tủy, sau đó trám kín khoang mở tủy bằng IRM hoặc xi măng glass-ionomer.
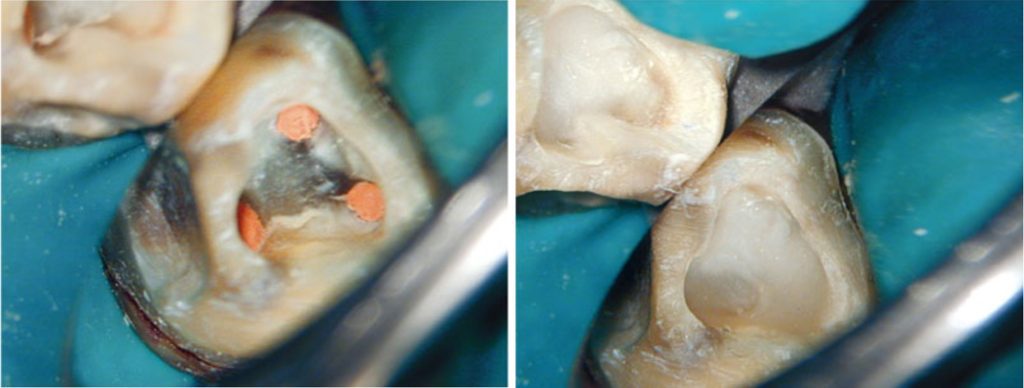
Tỷ lệ thành công được báo cáo của điều trị nội nha thực hiện đúng quy trình trong khoảng 85–95%. Do đó, nếu các mục tiêu điều trị được đáp ứng mà không có sai sót đáng kể hoặc biến chứng do thao tác (như thủng), thì có thể lên kế hoạch phục hình sau khi hoàn tất điều trị khoảng một đến hai tuần.
Nếu vẫn còn nghi ngờ về kết quả điều trị nội nha — chẳng hạn như còn đường dò hoặc triệu chứng dai dẳng — thì nên trám tạm sao cho chắc chắn và hoãn phục hình cho đến khi có dấu hiệu lành thương rõ ràng.
Điều này đặc biệt quan trọng với các răng điều trị nội nha lại, khi chiều dài làm việc chưa đạt đủ ở một hoặc nhiều ống tủy. Trong những trường hợp như vậy, có thể cân nhắc làm mão tạm để bảo vệ và bịt kín răng, trước khi xem xét và quyết định phục hồi cố định (xem chương 3).
Các chương tiếp theo sẽ trình bày về chỉ định cho các loại phục hình thân răng khác nhau trong quá trình phục hồi sau điều trị nội nha, đặc biệt nhấn mạnh vai trò của kỹ thuật dán hiện đại.
Xem tiếp phần 2 tại đây.
Nguồn: Adhesive Restoration of Endodontically Treated Teeth – Francesco Mannocci, Giovanni Cavalli, Massimo Gagliani.

Related Posts
Phục hình cho răng đã điều trị nội nha – P4
Phục hình cho răng đã điều trị nội nha – P3
Phục hình cho răng đã điều trị nội nha – P2