Quá trình lành thương sau phẫu thuật dự kiến sau khi nhổ răng khôn lệch bao gồm đau, sưng, chảy máu và cứng khít hàm (trismus). Các biến chứng thì ít gặp và thường có thể tránh được khi lựa chọn trường hợp và phác đồ phẫu thuật phù hợp. Mục đích bài viết này là thảo luận về các biến chứng có thể xảy ra khi phẫu thuật nhổ răng khôn.
Một nghiên cứu của Seldin và Dodson cho thấy tỷ lệ biến chứng chung khi nhổ răng khôn hàm dưới là 4.6%. Nguy cơ biến chứng ở răng khôn hàm trên thấp hơn so với răng khôn hàm dưới. Nguy cơ tăng theo tuổi tác, vị trí của răng so với thần kinh răng dưới và tiền sử bệnh lý.
Các biến chứng có thể xảy ra bao gồm dị cảm, viêm xương ổ răng, nhiễm trùng, chảy máu, gãy xương hàm, viêm tủy xương, tổn thương răng kế cận, lộ lớp mỡ má, thủng xoang, dịch chuyển răng khôn, chấn thương khớp thái dương hàm…
Bốn biến chứng sau phẫu thuật phổ biến nhất của nhổ răng khôn được báo cáo trong tài liệu là dị cảm, viêm xương ổ răng, nhiễm trùng và chảy máu/xuất huyết.
DỊ CẢM
Răng khôn hàm dưới nằm gần các dây thần kinh lưỡi, thần kinh răng dưới, thần kinh hàm móng và thần kinh má.
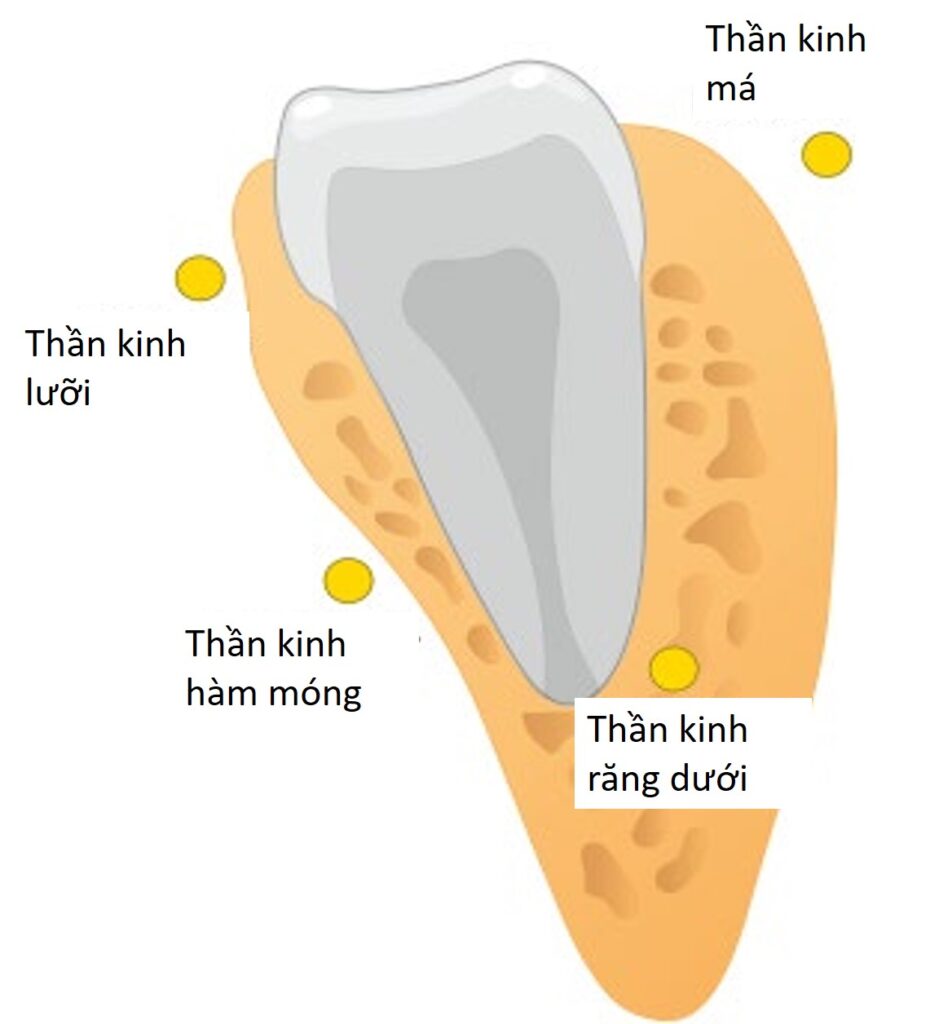
Khả năng dị cảm là lý do phổ biến khiến các bác sĩ tổng quát phải giới thiệu bệnh nhân đến bác sĩ phẫu thuật hàm mặt để nhổ răng, sau khi xem phim X quang toàn cảnh cho thấy chân răng khôn nằm gần kênh răng dưới.
Mặc dù thần kinh má và thần kinh hàm móng có thể ở gần răng khôn nhưng chúng hiếm khi bị ảnh hưởng.
Merril và MacGregor cho rằng thần kinh má thường xuyên bị cắt trong quá trình nhổ răng khôn hàm dưới nhưng những thay đổi về cảm giác lại không được chú ý.
Các thần kinh bị ảnh hưởng phổ biến nhất là thần kinh răng dưới (IAN) và thần kinh lưỡi.
Thần kinh răng dưới (IAN)
Tổn thương IAN dao động từ 0,35% đến 8,4%. Khoảng 96% chấn thương IAN hồi phục trong vòng 8 tuần. Khả năng tổn thương IAN có thể được dự đoán bằng nhiều dấu hiệu trên X quang toàn cảnh như hẹp kênh, chóp chân răng sẫm màu, chóp chân răng chẻ đôi, hẹp chân răng, mất “đường trắng” kênh trên X quang, kênh bị lệch và chân răng bị lệch (hình 3.2).

Khi các dấu hiệu X quang toàn cảnh cho thấy sự tiếp xúc chặt chẽ giữa răng khôn và kênh răng dưới thì nên chụp cắt lớp vi tính.
Sự sẫm màu của chân răng khôn gần IAN ít có ý nghĩa đối với những bệnh nhân trẻ tuổi đang phát triển chóp chân răng. IAN thường nằm ở phía má hoặc phía lưỡi so với chân răng khôn nên trên X quang thường thấy hình ảnh chân răng chồng lên kênh răng dưới. Sự chồng phim cho thấy không có sự tiếp xúc trực tiếp của chân răng với kênh IAN và khả năng tổn thương thần kinh thấp, đặc biệt đối với bệnh nhân dưới 25 tuổi.
Tổn thương thần kinh vĩnh viễn có nhiều khả năng xảy ra hơn nếu có tiếp xúc thực sự giữa IAN và chân răng khôn hàm dưới. Chấn thương IAN vĩnh viễn xảy ra ở ít hơn 1% tổng số bệnh nhân, thậm chí dù có mối liên hệ rõ ràng trên X quang.
Thần kinh lưỡi
Tỷ lệ tổn thương dây thần kinh lưỡi sau khi nhổ răng khôn hàm dưới thường phụ thuộc vào kỹ thuật phẫu thuật. Lật vạt và banh vạt niêm mạc màng xương phía lưỡi dẫn đến chấn thương thường xuyên hơn, nhưng chỉ là tạm thời.
Tỷ lệ tổn thương thần kinh lưỡi trong phẫu thuật vùng hàm dưới dao động trong khoảng 0,6% đến 2,0%.
Có nhiều yếu tố gây tổn thương thần kinh ổ răng dưới và thần kinh lưỡi trong phẫu thuật răng khôn. Hầu hết các nghiên cứu đã chỉ ra rằng khi dị cảm xảy ra sau đó thì khả năng chỉ là tạm thời và sẽ được giải quyết trong vòng 6 tháng đầu.
Các nghiên cứu được hoàn thành với bác sĩ phẫu thuật chuyên nghiệp, bệnh nhân dưới 25 tuổi hoặc không lật vạt phía lưỡi cho thấy tỷ lệ tổn thương thần kinh thấp hơn so với các nghiên cứu trên các bác sĩ phẫu thuật ít kinh nghiệm, bệnh nhân lớn tuổi hoặc với kỹ thuật có vạt lưỡi.
Dị cảm thần kinh răn dưới và thần kinh lưỡi có thể ảnh hưởng sâu sắc đến bệnh nhân cả về tâm lý và thể chất. Khả năng nói và nhai có thể bị suy giảm sau chấn thương thần kinh và dẫn đến kiện tụng.
Việc đánh giá mức độ tổn thương IAN nên được tiến hành ngay khi bệnh nhân báo cáo thay đổi cảm giác. Đánh giá chủ quan của bệnh nhân về sự thay đổi là rất quan trọng. Bác sĩ phẫu thuật nên hỏi bệnh nhân xem có bất kỳ thay đổi nào về cảm giác kể từ khi nhổ răng hay không.
Bất kỳ sự thay đổi nào về cảm giác đều là dấu hiệu tích cực và cho thấy cảm giác bình thường có thể phục hồi. Bệnh nhân cần được thông báo rằng tổn thương thần kinh là có khả năng hồi phục nhưng quá trình hồi phục hoàn toàn có thể mất vài tuần hoặc hơn một năm. Việc phục hồi cảm giác thường chậm và bệnh nhân có thể không nhận thức được tiến triển.
Nếu không có sự thay đổi nào sau ba tháng, bệnh nhân nên được chuyển đến bác sĩ phẫu thuật hàm mặt để đánh giá và sửa chữa thần kinh. Mức độ tổn thương thần kinh có thể được ghi lại bằng cách sử dụng các hệ thống để phân loại của Seddon về chấn thương thần kinh ngoại biên dưới đây:
Loại I – đụng dập thần kinh (Neurapraxia)
Chấn thương thần kinh loại I là dạng chấn thương thần kinh nhẹ nhất và có thể phục hồi hoàn toàn. Có sự mất dẫn truyền tạm thời nhưng không mất tính liên tục của sợi trục. Trong neurapraxia, có sự chặn dẫn truyền thần kinh sinh lý ở các sợi trục bị ảnh hưởng. Phục hồi hoàn toàn mất vài ngày đến vài tuần. Phần sợi trục ở xa tổn thương không bị thoái hóa.
Loại II – đứt sợi trục thần kinh (Axonotmesis)
Chấn thương loại II liên quan đến việc mất tính liên tục tương đối của sợi trục và lớp myelin bao bọc nó, nhưng khung mô liên kết của dây thần kinh (mô bao bọc, lớp ngoài và bao bó thần kinh) được bảo tồn. Thoái hóa sợi trục xảy ra ở xa vị trí chấn thương. Sự tái tạo sợi trục xảy ra và có thể phục hồi mà không cần điều trị bằng phẫu thuật.
Loại III – đứt dây thần kinh (Neurotmesis)
Chấn thương loại III là nghiêm trọng nhất và liên quan đến việc đứt hoàn toàn hoặc mất liên tục toàn bộ sợi thần kinh. Sự thoái hóa xảy ra ở xa vị trí chấn thương và các vấn đề về cảm giác rất nghiêm trọng. Không có sự dẫn truyền thần kinh ở xa vị trí chấn thương. Can thiệp phẫu thuật là cần thiết.
Tóm lại, nguy cơ dị cảm sau khi nhổ răng khôn sẽ thấp khi tuân thủ một số hướng dẫn nhất định. Hầu hết các yếu tố rủi ro có thể được loại bỏ bằng cách lựa chọn ca bệnh thích hợp và phác đồ phẫu thuật tốt.
Nhổ răng khôn sớm dường như là chìa khóa quan trọng để tránh dị cảm. Hầu như tất cả các yếu tố nguy cơ đều có thể được loại trừ khi nhổ răng khôn trước khi chân răng phát triển đầy đủ bằng phương pháp tiếp cận từ phía má.
Hình ảnh chồng chân răng khôn với kênh răng dưới trên X quang không phải là chống chỉ định tuyệt đối cho điều trị. Chụp CBCT có thể xác nhận tương quan giữa răng khôn và kênh răng dưới khi nghi ngờ có tiếp xúc gần kề. Bệnh nhân nên được chuyển đến bác sĩ phẫu thuật hàm mặt khi có nguy cơ dị cảm cao.
Xem tiếp phần 2 tại đây.
Nguồn: Impacted Third Molar – John Wayland.

Bài viết liên quan
Kỹ thuật nhổ răng tiểu phẫu – P5
Kỹ thuật nhổ răng tiểu phẫu – P4
Kỹ thuật nhổ răng tiểu phẫu – P3