Lưu ý bài dịch được giữ nguyên đại từ nhân xưng “tôi” của tác giả.
GIỚI THIỆU
Các thủ thuật lâm sàng liên quan đến nhu cầu về chốt và cùi giả ở những răng đã được điều trị nội nha, trong vài thập kỷ qua đã có sự phát triển đáng kể với sự ra đời của các quy trình dán ngà nhưng vẫn đầy những mâu thuẫn. Tuy nhiên, sự đồng thuận trong tài liệu nói chung và các bác sĩ nói riêng ngày nay là chốt làm suy yếu răng. Khi có đủ thể tích răng, chốt bị chống chỉ định và chỉ nên tạo cùi giả.
Có một quan niệm sai lầm thường được trích dẫn trong tài liệu rằng lý do cần có chốt là để lưu giữ phần cùi giả. Có lẽ điều này đúng trước khi có các giao thức dán ngà tốt nhưng hiện nay thì nó không còn đúng nữa.
Chốt không thể giữ lại phần cùi giả vì bản thân chốt được lưu giữ bởi xi măng và cùi giả. Chốt không có khả năng lưu giữ nội tại. Lý do duy nhất phải đặt chốt là để tránh gãy ngang phần cùi giả. Ngoài ra, nhiều tác giả ủng hộ sự cần thiết của hiệu ứng ferrule (hiệu ứng vành đai), trong khi những người khác lại bác bỏ ý tưởng này. Các quyết định lâm sàng về cách phục hồi tốt nhất cho răng đã điều trị nội nha còn tồn tại rất nhiều mâu thuẫn trong tài liệu “dựa trên bằng chứng”.
Phần lớn xung đột trong tài liệu nội nha về việc đặt chốt bắt nguồn từ các giao thức lâm sàng được sử dụng trong các nghiên cứu. Bất kỳ nghiên cứu nào được thực hiện bằng cách sử dụng côn giấy để làm khô ống tủy nơi sử dụng liên kết ngà đều có sai sót vì côn giấy đơn giản sẽ không đủ làm khô ống tủy để dán ngà hiệu quả.
Các nghiên cứu được thực hiện bằng xi măng gốc axit không liên kết với ngà răng và chốt cũng có sai sót. Tương tự như vậy, việc sử dụng xi măng nhựa trùng hợp kép để gắn chốt dẫn đến nghiên cứu có sai sót vì quá trình trùng hợp hoàn toàn đòi hỏi phải chiếu đèn và ánh sáng sẽ không xuyên qua được độ sâu của chốt.
Do đó, bác sĩ lâm sàng được tự quyết định cách phục hồi răng đã điều trị nội nha dựa trên kinh nghiệm quan sát được trong quá trình hành nghề của họ.
Bài giảng đầu tiên của tôi là vào năm 1972 tại hội nha khoa địa phương về cách chế tạo và đặt chốt bằng vàng. Kể từ đó, tôi đã phục hồi hàng nghìn răng đã điều trị nội nha với con số hơn 65.000 răng mà tôi đã đặt và may mắn được hành nghề tại cùng một cộng đồng trong hơn 50 năm. Tôi đã theo dõi kết quả những gì đã làm cho bệnh nhân của mình trên phần lớn trong số 65.000 răng này. Khi vật liệu và kinh nghiệm phát triển, các quy trình lâm sàng của tôi về cách phục hồi răng đã điều trị nội nha cũng phát triển theo.
Sau đây là những suy nghĩ của tôi về việc phục hồi răng đã điều trị nội nha ngày nay trong thế kỷ 21 dựa trên kinh nghiệm lâm sàng của tôi trong hơn 5 thập kỷ và niềm tin vào các tài liệu nha khoa chưa được công bố:
- Răng được phục hồi đúng cách tốt hơn răng Implant. Cắm Implant được coi là phương pháp cuối cùng tại phòng khám của chúng tôi. Điều trị nội nha được thực hiện tốt, kết hợp với các quy trình phục hồi thích hợp, có thể bảo tồn răng trong nhiều thập kỷ.
- Không nên đặt chốt khi không cần thiết vì việc đặt chốt sẽ làm răng yếu đi và tiềm ẩn nhiều biến chứng về mặt trám bít ống tủy răng cũng như cơ học sinh học.
- Không bao giờ nên sử dụng chốt bằng vít vặn chủ động vì chúng có thể làm nứt răng.
- Không bao giờ được sử dụng xi măng hòa tan trong axit để gắn chốt. Chức năng của xi măng là giữ chốt. Xi măng axit-bazơ quá yếu để làm điều đó.
- Chốt gắn bằng xi măng glass ionomer không chống lại được sự hình thành sâu răng dọc theo khoang chốt.
- Nhu cầu đặt chốt không phải là để lưu giữ cùi giả mà là để ngăn ngừa gãy ngang cùi giả. Chốt không còn có mục đích nào khác.
- Không chỉ định đóng chốt cho những răng không có kế hoạch phục hồi toàn diện.
- Răng sau khi được điều trị nội nha cần phục hồi che phủ múi răng. Trám bằng các vật liệu composite trực tiếp đơn giản không đủ để đạt được thành công lâu dài cho răng đã được điều trị nội nha.
- Chốt kim loại có khả năng chống gãy lõi tốt hơn chốt nhựa hoặc sứ.
- Không bao giờ được sửa soạn khoang chốt ban đầu bằng mũi khoan có đầu cắt vì dễ dẫn đến đục thủng chân răng. Việc sửa soạn ban đầu theo độ sâu (bất kỳ độ sâu khoan chốt nào nhỏ hơn 10 mm đều gần như vô giá trị) nên được thực hiện bằng mũi khoan Peeso hoặc mũi khoan Gates Glidden, sau đó là định cỡ khoang chốt bằng mũi khoan có đầu cắt.
- Khoang chốt chỉ có thể được rửa sạch và làm khô đúng cách bằng Máy bơm rửa Stropko (Stropko). Việc dùng côn giấy làm khô ống tủy để làm bay hơi cồn hoặc acetone trong lớp keo lót sẽ không đưa chất nền lên mức kỵ nước cần thiết để dán thành công.
- Răng có cùi giả đủ kích thước để chống gãy thì không cần đặt chốt. Răng cối lớn có đặt chốt dẫn đến nhiều trường hợp hư hỏng nghiêm trọng.
- Phần cùi giả phải luôn tách biệt với phần mão răng. Cùi giả gắn liền như một phần của mão răng thường không tốt.
- Nguyên nhân chính gây ra tình trạng răng phục hồi bằng chốt thất bại là gãy chân răng, nguyên nhân thứ phát do xi măng không giữ được chốt. Khi chốt bị lỏng, bất kỳ lực nhai nào cũng có thể gây áp lực lên chân răng mỏng manh đủ để làm gãy nó.
- Nguyên nhân khác nữa gây ra thất bại ở răng được phục hình bằng chốt là tình trạng rò rỉ vi mô ở thân răng xuống khoảng trống chốt, dẫn đến thất bại trong trám bít nội nha.
- Răng được điều trị nội nha trở nên giòn theo thời gian và thường bị tổn hại về mặt cơ sinh học. Phân bổ lực nhai thích hợp trên răng được điều trị nội nha và phục hồi là rất quan trọng để thành công lâu dài.
- Các chốt nên được nhúng vào phần cùi giả càng nhiều càng tốt vì độ đục của phần cùi giả sẽ cản trở sự xuất hiện của chốt kim loại và nếu chốt nằm ở giữa phần cùi giả, nó sẽ làm tăng khả năng chống gãy cho cùi giả.
- Chốt bằng titan không bị rỉ sét như thép không gỉ. Gỉ sét làm ảnh hưởng đến tính thẩm mỹ. Sự uốn cong của cùi giả gây ra gãy cùi giả và thường gây gãy luôn cả chân răng. Chốt nhựa uốn cong và thường gãy vì chúng không chống lại được sự gãy cùi giả. Chốt sứ không uốn cong được và giòn, dễ gãy.
- Titanium ParaPosts XP (Coltene) nhỏ hơn 4,5 có tính dẻo dai và nên được sử dụng thận trọng. Hợp kim titan linh hoạt hơn thép không gỉ, nhưng tính linh hoạt đó không đáng kể về mặt lâm sàng.
- Chỉ nên sử dụng xi măng hóa trùng hợp để gắn chốt. Xi măng trùng hợp kép cần ánh sáng để trùng hợp hoàn toàn và ánh sáng sẽ không xuyên qua được phần đáy của chốt, là nơi bắt buộc phải được trùng hợp hoàn toàn.
- Răng cối lớn hầu như không bao giờ cần đến chốt vì khối lượng vật liệu cùi giả đủ để ngăn ngừa gãy.
- Răng cối nhỏ hiếm khi cần đến chốt trừ khi chúng bị gãy ở ngang mức nướu.
BÁO CÁO CA LÂM SÀNG
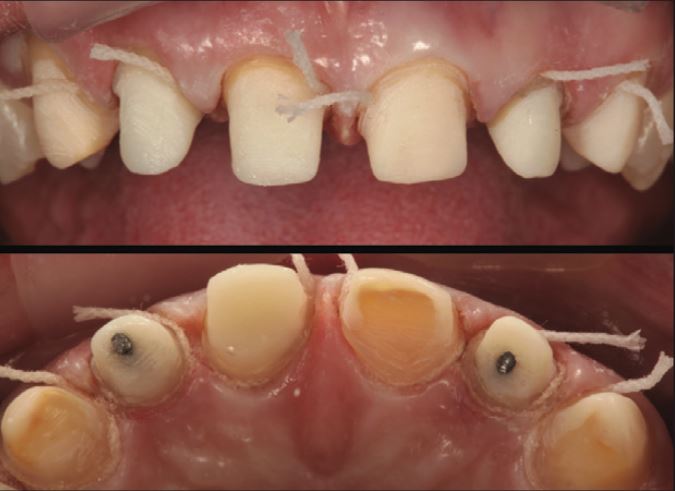
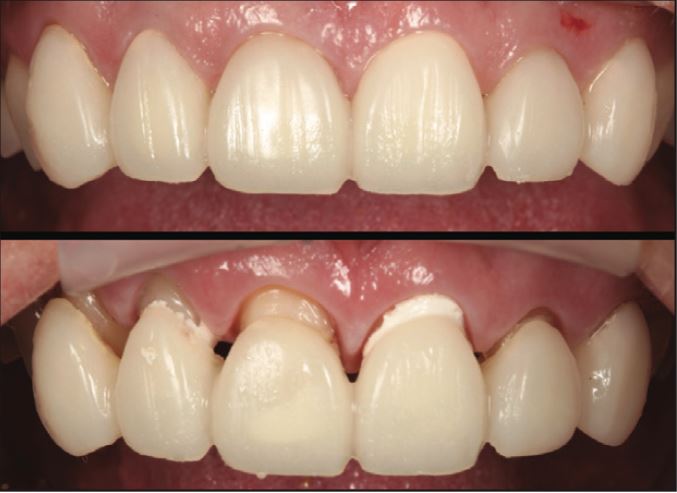
Mão răng sứ từ R13-23 cần phải thay thế. Các phục hình sứ này được gắn bằng xi măng phosphat kẽm. Các chốt được gắn bằng xi măng glass ionomer Fuji (GC) ở các R12, 11 và R22 (Hình 1).
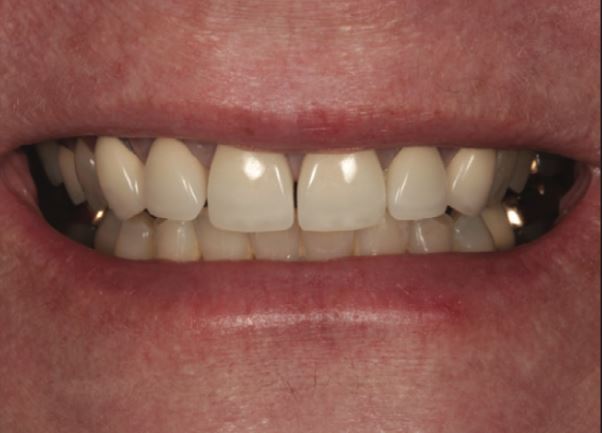
Đường viền mão sứ bị đổi màu đen dọc theo vị trí tiếp nối sứ-răng. Nướu bị tụt khoảng 0,2 đến 1,0 mm trong 30 năm, cùng với sự đổi màu đen dọc theo viền phục hình khiến bệnh nhân không hài lòng về mặt “thẩm mỹ”. Mức độ bệnh lý dưới các phục hình không rõ ràng trên lâm sàng.
Hầu hết các phục hình được gắn bằng xi măng hòa tan trong axit nên được thay thế sau 2 đến 3 thập kỷ, ngay cả khi chúng “trông” vẫn đẹp (Hình 2).
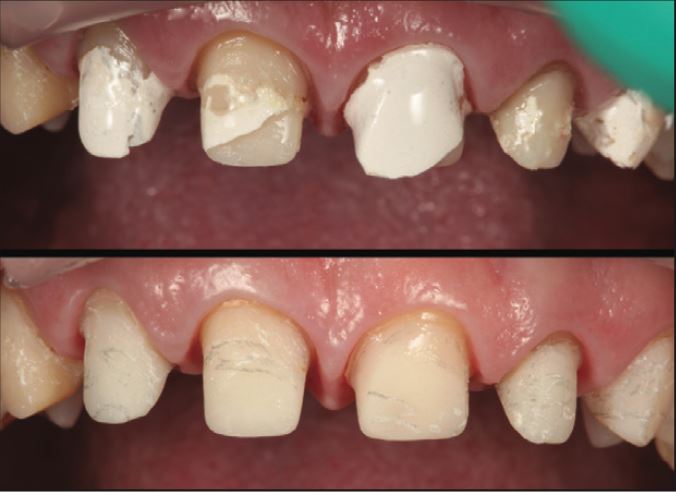
Sau khi tháo bỏ các phục hình cũ, một lượng lớn cấu trúc răng đã bị hư hỏng do phục hình bị rò rỉ và xi măng hòa tan trong axit bị hòa tan. Tình trạng này trở nên tồi tệ hơn do thói quen uống đồ uống có tính axit của bệnh nhân (Hình 3).
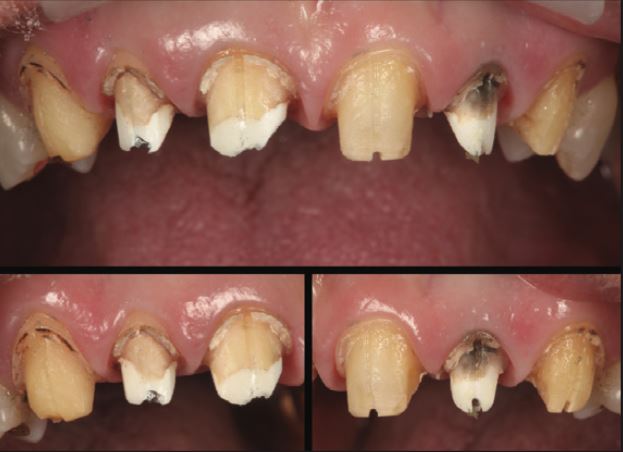
Mất thể tích răng nghiêm trọng sau khi loại bỏ hết cấu trúc răng sâu. Các chốt được gắn xi măng glass ionomer được loại bỏ bằng máy cạo vôi siêu âm, làm lộ ra tình trạng sâu răng nghiêm trọng dọc theo thành chốt, đặc biệt là ở R11.
Vì thể tích dự kiến của phần cùi giả ở R11 sẽ có khả năng chống lại được tình trạng gãy ngang nên không chỉ định chốt nữa. Tuy nhiên, chốt vẫn được chỉ định để chống lại tình trạng gãy ngang phần cùi giả trên R12 và R22 vì kích thước mỏng dự kiến của phần cùi giả (Hình 4).

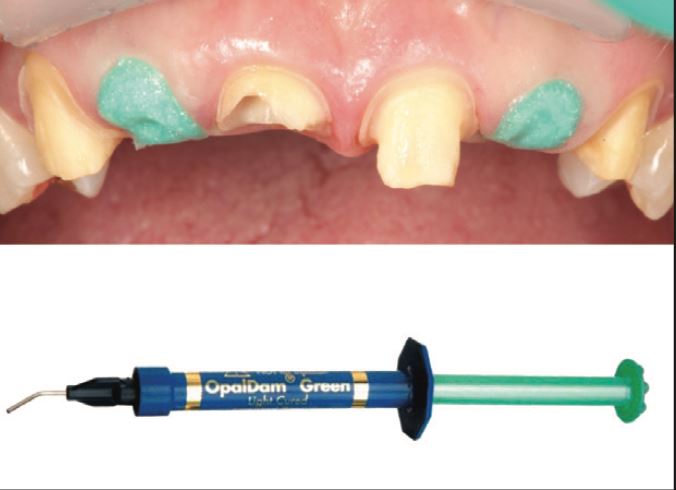
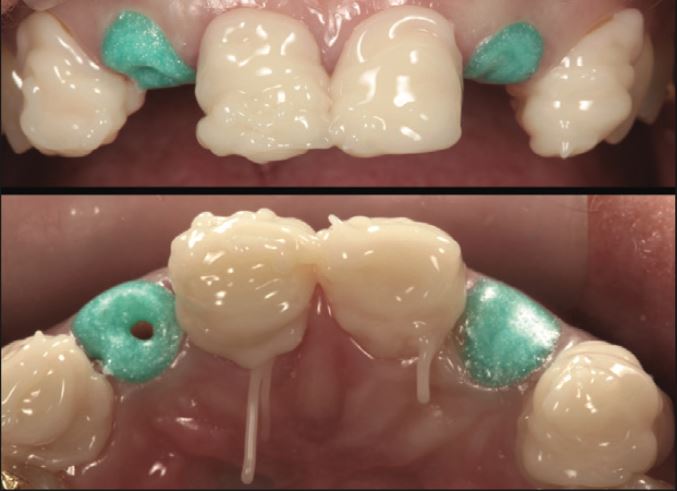
OpalDam Green (Ultradent) được sử dụng để phủ lên chất nền ngà răng và khoang chốt ở R12 và R22 để ngăn các sản phẩm được sử dụng khi tái tạo cùi giả cho các răng còn lại chạm vào chất nền và khoang chốt (Hình 5).
Việc tái tạo cùi được thực hiện cho các răng còn lại (R13, 11, 21 và 23). Vật liệu trám tái tạo được đặt nhiều quá mức để cho phép mài sửa soạn hình dạng cùi răng lý tưởng và để che phủ càng nhiều ống ngà mở càng tốt ở các răng quan trọng (Hình 6).
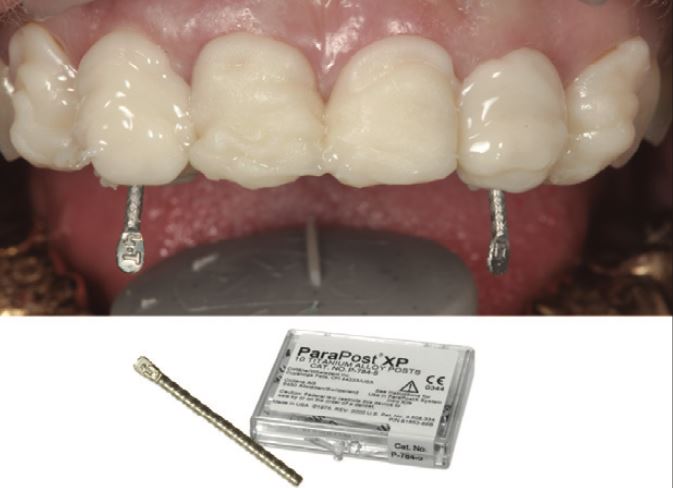
Chốt Titanium ParaPost XP (Coltene) 4,5 được gắn bằng xi măng hóa học PANAVIA 21 (Kuraray). Vật liệu tái tạo cùi được đắp đồng thời với gắn xi măng chốt để cả hai vật liệu có thể đông cứng lại với nhau.
Chú ý có một dấu chấm sau số 4 và trước chữ T trên chốt, cho biết kích thước chốt là 4,5 và chốt làm bằng hợp kim titan (Hình 7).
Các bước sửa soạn sau cùng được thực hiện. Khi mài sửa soạn, tránh chạm vào mô càng nhiều càng tốt trong khi tạo hình dạng và hình thức lý tưởng cho răng trụ, nơi sẽ tiếp nhận phục hình lithium disilicate sau cùng.
Chỉ co nướu Sil-Trax Epi #00 (Pascal) được ngâm trong Retrax AC (Pascal), thấm khô, nhét vào và rửa sạch ngay sau khi đặt vào mỗi răng. Các tác nhân cầm máu có tính axit cao (tất cả các tác nhân cầm máu đều như vậy) phải được rửa sạch ngay để tránh làm hỏng nghiêm trọng trụ cầu và hoại tử mô. Độ nhạy cảm sau điều trị thường xảy ra nếu các tác nhân này không được rửa sạch kỹ ngay sau khi sử dụng (Hình 8).
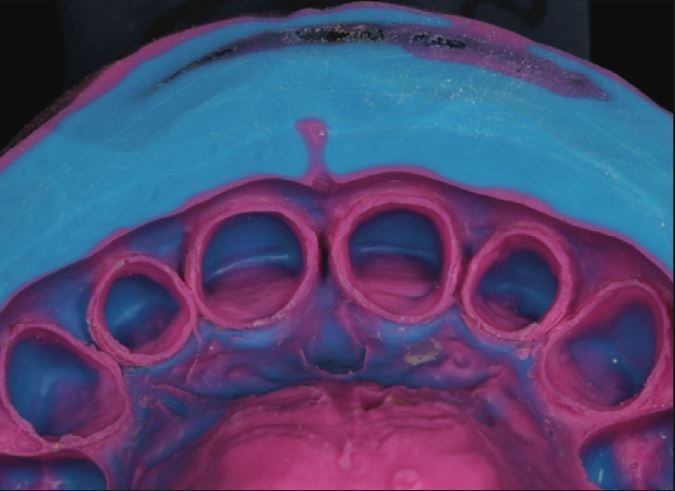
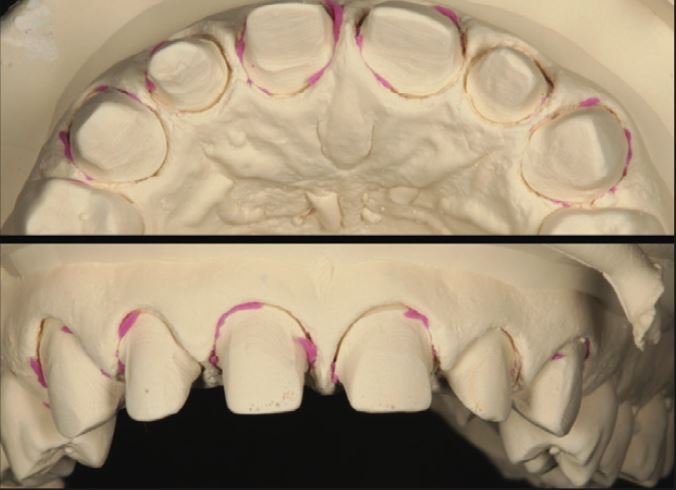
Lấy dấu bằng Imprint 4 VPS (3M). Lấy dấu đầy đủ đường hoàn tất phải bao gồm cấu trúc răng lành mạnh ở phía chóp răng để đảm bảo sự vừa khít hoàn hảo của phục hình sau cùng (Hình 10).
Mẫu hàm trong lần đổ mẫu đầu tiên được sử dụng để cưa đai (die). Mẫu hàm thứ hai không được cưa đai, được sử dụng để kiểm tra điểm tiếp xúc trên phục hình sau cùng sau khi các vùng mô mềm được cắt bỏ khỏi các viền hoàn tất để đảm bảo vị trí cố định của phục hình sau cùng (Hình 11).
Phục hình tạm vừa khít và được gắn bằng Durelon (3M) rất quan trọng đối với sức khỏe mô mềm trong khi chờ đến ngày gắn kết thúc. Kiểm soát mảng bám trong giai đoạn phục hình tạm là rất quan trọng để thành công lâu dài. Gắn xi măng vào một vũng máu chắc chắn sẽ dẫn đến thất bại (Hình 12).
Xi măng tạm Durelon dính chặt vào răng sau khi tháo răng tạm ra. Tính chất kháng khuẩn của nó giúp tủy sống khỏe mạnh đồng thời giảm thiểu vấn đề nhiễm bẩn xi măng (sự phát triển của vi khuẩn dưới phục hình).
Durelon dễ dàng được làm sạch bằng SONICflex (KaVo), để lại vệt đen trên cùi răng. Gây tê không đau luôn được thực hiện trong quá trình gắn kết thúc nhằm hạn chế khó chịu và nhạy cảm cho bệnh nhân (Hình 13).
Thổi cát với CoJet (3M) để loại bỏ tất cả các vệt đen và Durelon còn sót lại. Thổi cát đôi khi có thể làm chảy máu nướu, nhưng thường rất dễ kiểm soát bằng cách chà xát bằng Retrax AC, phải rửa sạch hoàn toàn để tránh làm hỏng xi măng nhựa và chất nền sẽ dán (Hình 14).

Kết quả thẩm mỹ được bệnh nhân chấp thuận trước khi gắn cố định. Sức khỏe mô mềm là yêu cầu bắt buộc trước khi gắn. Làm sạch cùi răng bằng CHG 4% Pure trước khi gắn sẽ giảm thiểu chảy máu, do hệ vi khuẩn luôn hình thành xung quanh các viền phục hình tạm gần mô. Mẫu hàm thứ hai được sử dụng để xác nhận tiếp xúc giữa các răng hoàn hảo tại labo. Việc điều chỉnh điểm tiếp xúc trên lâm sàng tốn thời gian và luôn dẫn đến mất lòng tin của bệnh nhân (Hình 15).
👉 Vui lòng đăng nhập để xem tiếp.

Bài viết liên quan
Phục hình cho răng đã điều trị nội nha – P3
Phục hình cho răng đã điều trị nội nha – P2
Phục hình cho răng đã điều trị nội nha – P1