GIỚI THIỆU
Những bất thường về niêm mạc nướu có thể bao gồm thiếu nướu, thừa nướu, tụt nướu, tiền đình nông, màu sắc bất thường và thắng bám bất thường (AAP Consensus 1999).
Phẫu thuật nha chu thẩm mỹ là thuật ngữ được Preston Miller giới thiệu vào đầu những năm 1990 để mô tả các thủ thuật về niêm mạc nướu hoặc nha chu nhằm xử lý các vấn đề thẩm mỹ. Phẫu thuật nha chu chỉ được thực hiện khi tất cả tình trạng viêm nhiễm đã được giải quyết, nghĩa là không có viêm nướu hoặc viêm nha chu.
Các bác sĩ nha chu thường được yêu cầu chỉnh lại tình trạng nướu lộ ra quá mức hoặc chỉnh sửa lộ răng quá mức do tụt nướu. Phẫu thuật thẩm mỹ nha chu thường xoay quanh loại bỏ bớt nướu thừa trong điều trị cười hở lợi(gummy smile) hoặc sửa chữa mô nướu bị mất, chẳng hạn như tụt nướu.
Phẫu thuật làm dài thân răng được thực hiện vì mục đích thẩm mỹ hoặc chức năng. Chỉ định phẫu thuật làm dài thân răng bao gồm sâu răng dưới nướu, gãy thân răng hoặc chân răng, rối loạn mọc răng thụ động, răng ngắn, lộ nướu quá mức, đường viền nướu không đều, tiêu chân răng ở cổ răng.
Bài viết này trình bày ca lâm sàng với tình trạng nướu lộ ra quá mức (rối loạn mọc răng thụ động – APE) và chỉ định thực hiện quy trình làm dài thân răng hai giai đoạn.
Làm dài thân răng có thể đạt được bằng cách cắt bỏ nướu hoặc cắt bỏ xương và nướu. Điều cần thiết là phải xác định xem xương có cần phải cắt bỏ để làm dài thân răng hay không.
Trước đây, chúng ta thường xác định bằng cách thăm dò xương sau khi gây tê, đây là một thủ thuật khá xâm lấn. CBCT hiện là một giải pháp thay thế và không chỉ có thể đánh giá xương mà còn đánh giá được cả mô mềm (sử dụng CBCT mô mềm).
Phẫu thuật làm dài thân răng nhằm mục đích bộc lộ nhiều thân răng lâm sàng hơn. Có nhiều lý do khác nhau nhưng với mục đích của bài viết này chỉ tập trung vào hai trong số những lý do thẩm mỹ chính do rối loạn mọc răng thụ động gây ra: 1, Cười hở nướu (gummy smile) (Hình 1), khi răng chưa lộ hoàn toàn và bị nướu che phủ một phần và 2, Đường viền nướu không cân xứng, mất thẩm mỹ (Hình 2).
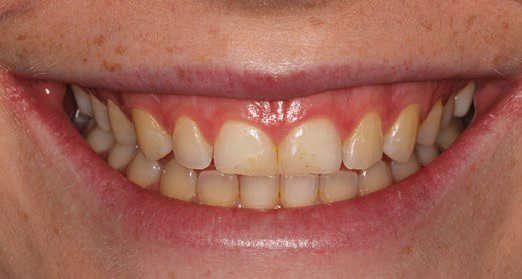
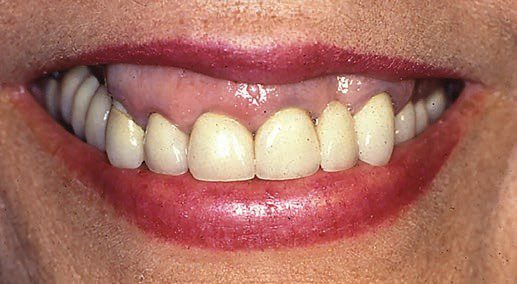
Chẩn đoán chính xác là vấn đề cơ bản trước khi bắt tay vào thực hiện bất kì thủ thuật điều trị nào.
RỐI LOẠN MỌC RĂNG THỤ ĐỘNG (Altered passive eruption (APE))
Nướu lộ ra quá mức không phải lúc nào cũng là do rối loạn mọc răng thụ động, mà cũng có thể do hàm trên quá phát triển theo chiều dọc, đôi khi kết hợp với đường môi cao (Hình 3).
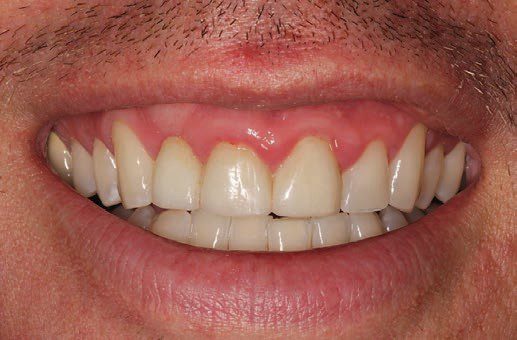
Nướu lộ quá mức thường được chẩn đoán là rối loạn mọc răng thụ động, nhưng nó cũng có thể được thấy ở bệnh nhân dùng thuốc gây ra sự phì đại hoặc sưng tấy do mảng bám gây ra.
Mọc răng thụ động (APE) là quá trình xảy ra sau khi răng mọc vào trong khoang miệng (giai đoạn mọc răng chủ động) và là quá trình nướu di chuyển từ từ về phía chóp để lộ cấu trúc giải phẫu thân răng. APE xảy ra khi nướu không đạt đúng vị trí của nó và chỉ che phủ một phần thân răng lâm sàng, tạo ra nụ cười hở nướu.
Cho đến nay chúng ta vẫn không rõ chính xác khi nào thì chuyển động sinh lý của mọc răng thụ động kết thúc và ở độ tuổi nào thì chẩn đoán APE có thể được thực hiện.
Nhiều yếu tố đã được đề xuất là nguyên nhân có thể gây ra APE, bao gồm cản trở khớp cắn bởi mô mềm trong giai đoạn mọc răng, sự hiện diện của nướu xơ dày, di truyền, sự hiện diện của xương dày, chấn thương chỉnh nha và các tình trạng nội tiết.
APE có thể được phân thành hai loại, dựa trên vị trí của tiếp nối niêm mạc-nướu so với tiếp nối men-xi măng (CEJ).
APE type 1 được đặc trưng bởi tiếp nối niêm mạc-nướu nằm ở phía chóp của mào xương ổ răng, thường có một dải nướu dính rộng. Dải nướu dính này thường có chiều rộng trung bình là 3,0 – 4,2 mm ở hàm trên và 2,5 – 2,6 mm ở hàm dưới.
Ngược lại, APE type 2 được xác định bởi sự hiện diện của một dải nướu dính trong phạm vi chiều rộng bình thường. Ở APE type 2, tiếp nối niêm mạc-nướu nằm ở ngang mức tiếp nối men-xi măng, với toàn bộ dải nướu dính nằm trên thân răng giải phẫu.
Cả APE type 1 và type 2, có thể được phân loại thêm thành phân nhóm A hoặc phân nhóm B.
Trong phân nhóm A, mào xương ổ răng nằm ở vị trí bình thường, cách tiếp nối men-xi măng từ 1 – 3 mm. Phân nhóm B đề cập đến những trường hợp mào xương ổ răng nằm ngang mức hoặc phía trên mức tiếp bối men-xi măng.
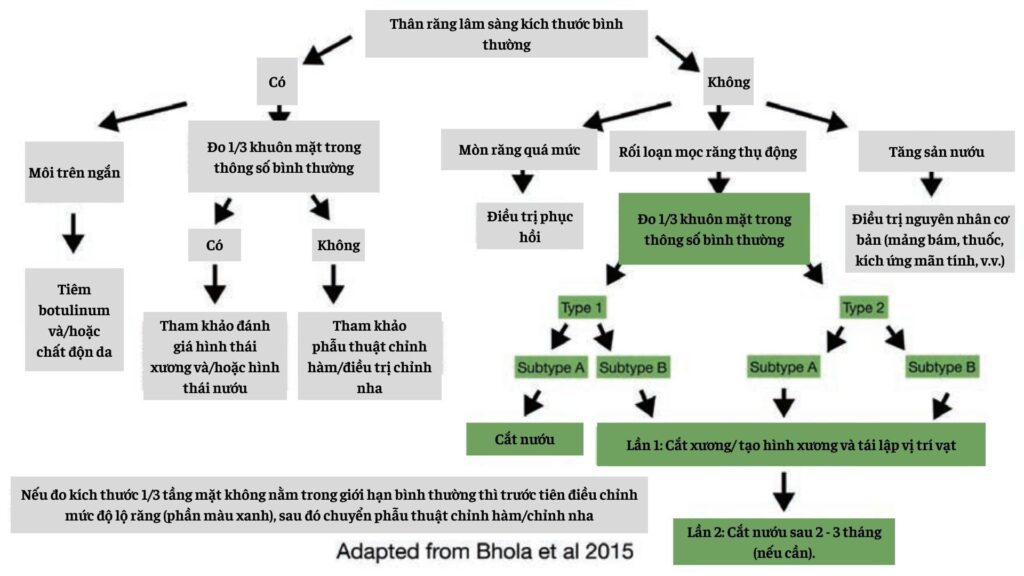
Việc phân loại và chẩn đoán chính xác từng trường hợp có tầm quan trọng đặc biệt trước khi bắt đầu điều trị. Phân nhóm APE loại 1A có thể được điều trị bằng phẫu thuật cắt nướu đơn thuần, trong khi các tác giả khuyến cáo phương pháp làm dài thân răng theo hai giai đoạn cho tất cả các phân loại khác.
Việc có cần phẫu thuật giai đoạn hai (cắt nướu) trong phương pháp hai giai đoạn hay không sẽ được xác định bởi kết quả sau khi lành vết thương phẫu thuật giai đoạn đầu.
Theo kinh nghiệm của tác giả thì cắt nướu giai đoạn hai thường không cần thiết do đã tụt nướu đủ sau khi cắt bỏ xương. Tuy nhiên, kế hoạch điều trị có liên quan đến việc bọc mão răng cửa hàm trên thì bác sĩ phục hình sẽ là người quyết định liệu thân răng được làm dài đã tối ưu hay chưa.
KHOẢNG SINH HỌC VÀ PHỨC HỢP RĂNG-NƯỚU
Thuật ngữ khoảng sinh học gần đây đã được thay thế bằng thuật ngữ các “mô gắn trên mào xương ổ”. Chức năng sinh lý của “mô gắn trên mào xương ổ” là chức năng của một hàng rào bảo vệ cho dây chằng nha chu và nâng đỡ xương ổ răng.
Các “mô gắn trên mào xương ổ” bao gồm bám dính biểu mô và bám dính mô liên kết, kích thước trung bình được đo lần lượt là 0,97 mm và 1,07 mm, cho nên tổng kích thước trung bình là 2,04 mm cho các “mô gắn trên mào xương ổ”.
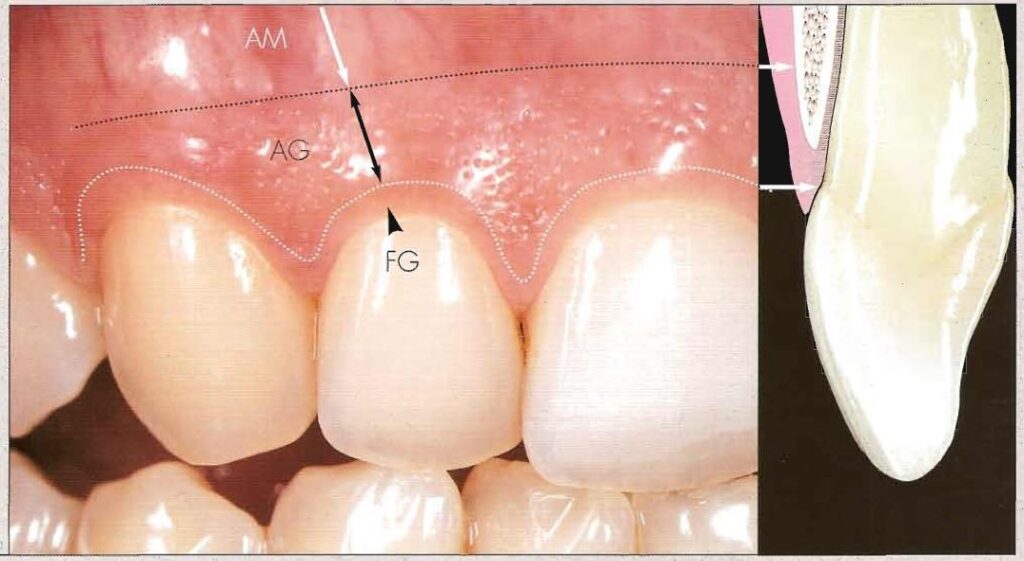
Tuy nhiên, việc đo lường kích thước của các “mô gắn trên mào xương ổ’ một cách chính xác trên lâm sàng, là việc cực kỳ khó khăn, nếu không muốn nói là không thể. Vì lý do này, chúng ta nên dựa vào kích thước của phức hợp răng-nướu, có thể đo được trên lâm sàng hoặc bằng CBCT mô mềm (Hình 4).
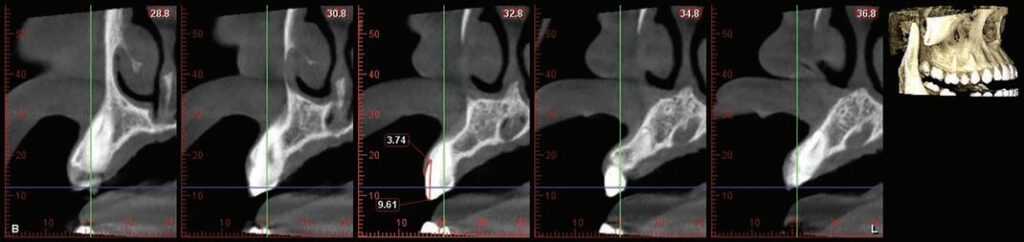
Phức hợp răng-nướu bao gồm độ sâu của khe nướu, bám dính biểu mô và bám dính của mô liên kết. Kích thước trung bình của phức hợp răng-nướu mặt ngoài hàm trên dao động trong khoảng 3,71 ± 0,51 mm đến 4,03 + 0,41 mm.
Đến nay vẫn còn sự bất đồng giữa các tác giả liên quan đến lượng xương cần cắt bỏ trong quá trình làm dài thân răng. Khoảng cách được đề xuất giữa mào xương ổ và tiếp nối men-xi măng trong khoảng 1-3 mm và khoảng cách đề xuất từ mào xương ổ đến “viền nướu dự kiến” là ≥ 3 mm. Do đó, việc thực hiện đo phức hợp răng-nướu trước phẫu thuật là rất quan trọng để xác định mức độ loại bỏ xương cần thiết trong quá trình làm dài thân răng.
Người ta đã chứng minh rằng có những thay đổi đáng kể có thể xảy ra ở mô nha chu từ ngày phẫu thuật cho đến 12 tháng sau khi lành thương. Những thay đổi lớn nhất xảy ra trong 3 tháng đầu sau phẫu thuật. Sự dịch chuyển về phía thân răng của viền mô mềm trong quá trình lành thương, còn được gọi là sự phục hồi của mô mềm, rõ ràng hơn ở kiểu hình nha chu dày so với kiểu hình mỏng.
Vì lý do này, việc lập kế hoạch cắt xương cũng nên tính đến kiểu hình nha chu của bệnh nhân. Thuật ngữ kiểu sinh học nha chu gần đây đã được thay thế bằng thuật ngữ “kiểu hình nha chu”. Kiểu hình nha chu mô tả cả kiểu hình nướu (độ dày nướu và chiều rộng mô sừng hóa) và độ dày của bản xương mặt ngoài
Chỉ hành động lật toàn bộ vạt trong quá trình làm dài thân răng cũng có thể gây ra tình trạng mất xương. Hai nghiên cứu lâm sàng đã báo cáo mức độ mất mào xương trung bình lần lượt là 0,6 mm và 0,47 mm sau khi lật vạt toàn bộ. Nếu bác sĩ phẫu thuật không lập kế hoạch cho việc mất thêm xương này, việc điều trị có thể dẫn đến kết quả không đạt yêu cầu như lộ bề mặt chân răng hoặc viền thân răng.
PHẪU THUẬT LÀM DÀI THÂN RĂNG 2 GIAI ĐOẠN
Kỹ thuật thực hiện làm dài thân răng hai giai đoạn, với phẫu thuật cắt bỏ xương và tạo hình xương được thực hiện ở giai đoạn 1 và phẫu thuật cắt nướu (nếu được chỉ định) ở giai đoạn 2, là một thủ thuật có thể tiên lượng được và ít gây chấn thương cho bệnh nhân.
Xương ổ răng được loại bỏ và tạo hình trong giai đoạn đầu tiên mà không cần cắt bỏ bất kỳ mô mềm nào và sau một vài tháng lành thương, có thể cần thực hiện thủ thuật cắt nướu (giai đoạn hai) nếu nướu chưa tụt xuống đủ.
Quy trình làm dài thân răng truyền thống là một quy trình duy nhất, bao gồm đồng thời cả cắt bỏ mô mềm và cắt bỏ xương cùng lúc.
David Garber đã giới thiệu phương pháp làm dài thân răng hai giai đoạn vào đầu những năm 1990, mô tả một quy trình trong đó việc tạo đường viền xương được thực hiện trong giai đoạn đầu tiên và việc tạo đường viền nướu trong giai đoạn tiếp theo sau một thời gian lành thương thích hợp.
Loại bỏ nướu và xương trong cùng một lần thì rất khó đạt được sự cân xứng thẩm mỹ hoàn hảo và sẽ làm giảm lượng nướu dính quan trọng cần thiết để duy trì sự ổn định lâu dài.
Theo kinh nghiệm của tác giả, rất ít bệnh nhân có đủ nướu để phẫu thuật cắt bỏ trong quá trình làm dài thân răng. Các tác giả cũng chứng minh rằng làm dài thân răng 1 giai đoạn sẽ không đem lại kết quả thẩm mỹ lí tưởng vì khó đạt được viền nướu mỏng.
Việc tạo hình xương được thực hiện bằng cách sử dụng các mũi khoan kim cương khác nhau để điêu khắc xương và hoàn thiện xương, tạo ra bờ xuôi mỏng (tương tự như đường hoàn tất bờ xuôi trong phục hình) – từ đó sẽ tạo ra một đường viền nướu mỏng đẹp. Đạt được sự đối xứng hoàn hảo với quy trình này cũng dễ dàng hơn do việc loại bỏ mô có kiểm soát đồng thời cho phép sử dụng cây đo túi nha chu, stent phẫu thuật (Hình 5) và chỉ nha khoa để kiểm tra nhanh trong khi phẫu thuật (Hình 6).
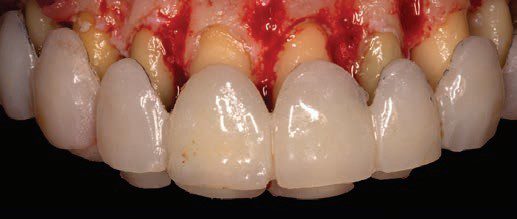
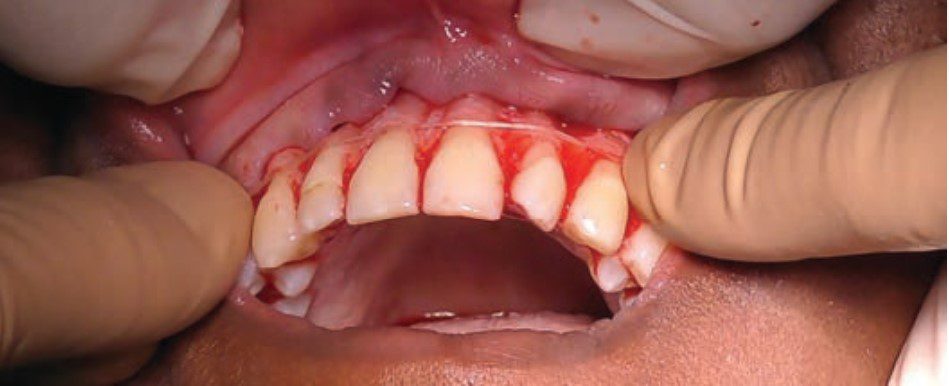
Trước khi lên kế hoạch điều trị phẫu thuật thẩm mỹ nha chu, các ca lộ nướu quá mức, bác sĩ có thể áp dụng quy tắc xác định chẩn đoán và từ đó có thể chọn quy trình chính xác theo sơ đồ trong hình 7:
THÔNG SỐ KÍCH THƯỚC RĂNG
Thân răng có thể nhìn thấy được của sáu răng hàm trên phía trước là yếu tố quan trọng nhất của nụ cười. Trước khi thực hiện điều chỉnh, kích thước răng cần được đo và ghi nhận. Răng cửa giữa thường có cùng kích thước với răng nanh và dài khoảng 10-13mm, trong khi đó các răng cửa bên nhỏ hơn một chút và nằm trong khoảng 9-11 mm.
CA LÂM SÀNG: PHẪU THUẬT LÀM DÀI THÂN RĂNG 2 GIAI ĐOẠN
Bệnh nhân 34 tuổi có tình trạng cười hở nướu (Hình 8) được phân loại là rối loạn mọc răng thụ động type 1B.

👉 Vui lòng đăng nhập để xem tiếp.

Bài viết liên quan
Kỹ thuật nhổ răng tiểu phẫu – P5
Kỹ thuật nhổ răng tiểu phẫu – P4
Kỹ thuật nhổ răng tiểu phẫu – P3