Thuật ngữ chẩn đoán được định nghĩa là sự nhận diện bệnh lý thông qua việc kiểm tra cẩn thận các triệu chứng và tiền sử bệnh. Dù không phải là một bệnh lý đúng nghĩa, nhưng chẩn đoán sai khớp cắn (malocclusion) được hiểu là xác định các bất thường, nghĩa là các sai khớp cắn này là những “bệnh lý” trong chỉnh nha và là trọng tâm chính của chẩn đoán chỉnh nha.
Sai khớp cắn có thể ảnh hưởng đến cả thẩm mỹ lẫn chức năng, và một chẩn đoán chính xác là rất cần thiết để hiểu rõ nguyên nhân cũng như các phương án điều trị phù hợp nhằm xử lý bất thường đó.
Về mặt thẩm mỹ, sai khớp cắn có liên quan đến các ảnh hưởng tâm lý và xã hội. Về mặt chức năng, sự ăn nhai, phát âm và bảo vệ các cấu trúc trong toàn bộ hệ thống hàm mặt (hệ thống nhai) có thể bị ảnh hưởng bởi sai khớp cắn – hoặc chính sai khớp cắn có thể là hệ quả của những yếu tố chức năng này.
Để định nghĩa các đặc điểm bất thường hay bệnh lý của sai khớp cắn, cần có sự hiểu biết thế nào là “bình thường”. Trong tự nhiên có nhiều sự đa dạng, do đó việc xác định giới hạn của phạm vi bình thường là điều khá khó khăn. Trong khi các quan niệm về thẩm mỹ thay đổi theo thời gian, cá nhân, chủng tộc và văn hóa, thì khớp cắn lý tưởng và các hàm ý chức năng của nó lại được đặc trưng bởi những đặc điểm hình thái học nghiêm ngặt. Do đó, định nghĩa về khớp cắn bình thường bao gồm cả yếu tố khách quan lẫn chủ quan.
Nhiều nghiên cứu sâu rộng đã xác định các đặc điểm của khớp cắn chức năng bình thường. Các khái niệm như khớp cắn múi – trũng (cusp-to-fossa), khớp cắn múi – kẽ răng (cusp-to-interproximal space), hướng dẫn bên và hướng dẫn trước, khớp cắn bảo vệ lẫn nhau (mutually protected occlusion) đều được trình bày đầy đủ trong các sách giáo khoa. Tuy nhiên, những tiêu chí cho khớp cắn chức năng lý tưởng được xác định rõ ràng hơn so với các giá trị thẩm mỹ lý tưởng. Phần lớn các khái niệm về khớp cắn hiện nay đều bắt nguồn từ giả định rằng hình thể giải phẫu tốt (tức là sự lồng múi tốt) tương đương với chức năng tốt (hình 1-1).
Từ quan điểm thẩm mỹ, các bác sĩ chỉnh nha đưa ra đánh giá dựa trên các giá trị chuẩn được thiết lập từ nhiều thập kỷ trước với những tiêu chí thẩm mỹ được xác định mơ hồ. Không phải bản thân các con số và sự sai lệch của chúng là yếu tố quyết định điều trị, mà là sự diễn giải chính xác các dữ liệu này cùng toàn bộ thông tin thu thập được từ khám lâm sàng và các hồ sơ bệnh nhân khác.
Để chẩn đoán chính xác một trường hợp sai khớp cắn, chỉnh nha đã áp dụng phương pháp tiếp cận dựa trên vấn đề. Mỗi yếu tố có khả năng góp phần vào nguyên nhân, có thể gây ra bất thường hoặc ảnh hưởng đến điều trị đều cần được đánh giá. Thông tin được thu thập thông qua tiền sử y khoa và nha khoa, khám lâm sàng cùng với mẫu hàm, hình chụp và phim X-quang.
Cuối cùng, chẩn đoán nên đưa ra một cái nhìn sâu sắc về nguyên nhân sai khớp cắn.
Chẩn đoán và danh sách vấn đề là khung sườn quyết định mục tiêu điều trị cho bệnh nhân. Kế hoạch điều trị được xây dựng để giải quyết các mục tiêu đó, từ cơ học điều trị đến trình tự thực hiện.
Từ góc nhìn mục tiêu điều trị, có thể xây dựng một hoặc nhiều phương án điều trị để giải quyết từng mục tiêu cụ thể. Mỗi phương án điều trị sẽ có những ưu điểm và nhược điểm riêng đối với bệnh nhân. Trong quá trình lấy sự đồng thuận điều trị, cần trình bày rõ ràng những ưu, nhược điểm và nguy cơ của từng phương án để bệnh nhân có thể quyết định kế hoạch điều trị cuối cùng. Kế hoạch điều trị sau đó sẽ quyết định cơ học chỉnh nha nhằm đạt được mục tiêu đề ra một cách hiệu quả nhất và ít tác dụng phụ nhất.
Bác sĩ cần làm việc trong những giới hạn cụ thể và hiểu rõ các hạn chế của từng phương án điều trị. Ví dụ, “phần mô mềm” chỉ cho phép mức độ điều chỉnh nhất định. Nếu cần thực hiện những di chuyển lớn, có thể cần đến các phương pháp điều trị khác như phẫu thuật hoặc neo chặn xương – dù chúng có thể tạo ra mức độ di chuyển rộng hơn nhưng vẫn bị giới hạn bởi phạm vi của mô mềm. Mục tiêu chính nên là đạt được sự cân đối khuôn mặt tốt nhất có thể cùng với khớp cắn chức năng tối ưu.
Khi thực hiện kế hoạch điều trị, cần giám sát liên tục và đánh giá hiệu quả của mục tiêu. Việc tái đánh giá, điều chỉnh và sửa đổi phù hợp với kế hoạch ban đầu là điều tối quan trọng nếu muốn đạt được tất cả các mục tiêu cụ thể – không chỉ riêng các mục tiêu về khớp cắn.
Cơ sở dữ liệu cần thiết để thiết lập chẩn đoán chính xác bao gồm một tiền sử y khoa và nha khoa đầy đủ, mẫu hàm, các phim X-quang cần thiết, khám lâm sàng đi kèm với ảnh ngoài miệng và trong miệng.
KHÁM LÂM SÀNG
Tiền sử y khoa và nha khoa
“Vấn đề chính của bệnh nhân là gì?” Câu hỏi này là nền tảng của phần hỏi bệnh. Tối thiểu thì kế hoạch điều trị nên giải quyết yếu tố cơ bản quan trọng này trong quá trình sàng lọc ban đầu của bệnh nhân.
Bác sĩ lâm sàng có trách nhiệm hiểu một cách chính xác và giải quyết vấn đề chính mà bệnh nhân đưa ra. Một số bệnh nhân sẽ có những mục tiêu điều trị rất cụ thể, trong khi những người khác lại chỉ đưa ra mong đợi mang tính chung chung hơn. Giao tiếp rõ ràng là chìa khóa để hiểu được mục tiêu của bệnh nhân. Với bệnh nhân nhỏ tuổi, thường cha mẹ sẽ là người trình bày các vấn đề liên quan đến răng của con mình. Thông thường, trẻ thiếu động lực hoặc quá nhút nhát để tự mình diễn đạt. Những lo ngại của cha mẹ cần được xem xét nghiêm túc, nhưng bản thân trẻ cũng nên được tham gia thông qua bộ câu hỏi đơn giản, giúp bác sĩ khám phá động lực điều trị của trẻ, nếu có.
Tiền sử y khoa cung cấp thông tin liên quan đến tình trạng sức khỏe tổng quát của bệnh nhân. Nhiều tình trạng y khoa có thể ảnh hưởng đến điều trị theo nhiều cách khác nhau. Ví dụ, tiền sử dị tật hoặc bất thường tim mạch có thể chỉ định sử dụng thuốc dự phòng trước một số thủ thuật chỉnh nha nhất định. Tiền sử viêm khớp dạng thấp có thể ảnh hưởng trực tiếp đến khớp thái dương hàm (TMJ) và do đó ảnh hưởng đến khớp cắn. Bệnh nhân bị hemophilia có thể chọn phương án điều trị không nhổ răng. Tất cả những tình trạng này có thể ảnh hưởng đến điều trị trong các giai đoạn khác nhau: trước điều trị, trong điều trị và sau điều trị.
Bất kỳ rối loạn chuyển hóa nào, chẳng hạn như tiểu đường, đều cần được kiểm soát tốt trước và trong quá trình điều trị, vì quá trình lành thương sẽ bị cản trở nghiêm trọng ở các thể tiểu đường không kiểm soát.
Một tình trạng y khoa phổ biến khác cần quan tâm, đặc biệt ở bệnh nhân trẻ tuổi, là hen suyễn — không chỉ vì các vấn đề liên quan đến hô hấp, mà còn vì có bằng chứng cho thấy bệnh nhân bị hen suyễn khi điều trị chỉnh nha có tỷ lệ tiêu chân răng cao hơn.
Những ví dụ trên là một số tình trạng y khoa phổ biến, quan trọng là tất cả các tình trạng y khoa đều phải được xem xét và điều tra thêm (ví dụ, gọi điện thoại cho bác sĩ điều trị của bệnh nhân nếu cần), vì chúng có thể ảnh hưởng trực tiếp hoặc gián tiếp đến điều trị.
Một phần khác của đánh giá tiền sử y khoa, đặc biệt ở bệnh nhân nữ, là tình trạng mang thai. Thông thường nên hoãn điều trị cho đến khi thai kỳ kết thúc. Có ba lý do cơ bản để trì hoãn điều trị: (1) chụp X-quang thường không được khuyến nghị trong thai kỳ, (2) khả năng phì đại nướu tăng do ảnh hưởng nội tiết tăng lên, và (3) trong một số trường hợp, dinh dưỡng của người mẹ có thể bị ảnh hưởng do đau nhức khi răng di chuyển.
Thông tin quan trọng khác liên quan đến tiền sử y khoa bao gồm danh sách các loại thuốc bệnh nhân đang sử dụng và tình trạng dị ứng. Một số thuốc như phenytoin (thuốc chống co giật), nifedipine (thuốc chẹn kênh canxi) và cyclosporine (thuốc ức chế miễn dịch) cần được chú ý đặc biệt vì chúng có khả năng gây tăng sản nướu.
Một số thuốc khác cũng có thể ảnh hưởng đến tiến triển điều trị chỉnh nha. Trong số đó có bisphosphonate đường uống, được sử dụng để điều trị loãng xương ở phụ nữ tiền mãn kinh thông qua việc ức chế hoạt động của tế bào hủy xương, từ đó làm giảm tiêu xương. Hoạt động bình thường của tế bào hủy xương rất cần thiết để đảm bảo răng di chuyển sinh lý. Việc sử dụng bisphosphonate tại chỗ đã được chứng minh là làm chậm đáng kể sự di chuyển răng và đóng khoảng.
Các nghiên cứu cho thấy bệnh nhân sử dụng bisphosphonate có thời gian điều trị kéo dài hơn, đặc biệt trong các trường hợp nhổ răng, có thể dẫn đến kết quả điều trị bị ảnh hưởng do khó đạt được sự song song giữa các chân răng và việc đóng khoảng hoàn toàn. Ngoài ra, nguy cơ hoại tử xương hàm cũng tăng lên khi sử dụng bisphosphonate, đặc biệt là với dạng truyền tĩnh mạch. Tuy nhiên, nguy cơ này thấp hơn đáng kể ở bệnh nhân sử dụng bisphosphonate đường uống.
Cũng cần xác định khả năng dị ứng với các hợp kim được sử dụng trong chỉnh nha. Đã có báo cáo về dị ứng Nickel với tỷ lệ hiện mắc lên đến 28%. Các trường hợp dị ứng với kim loại khác sử dụng trong chỉnh nha như hợp kim crôm và coban cũng đã được ghi nhận. Quan trọng là phải biết rõ bản chất của phản ứng dị ứng với từng dị nguyên. Các dị ứng liên quan đến đường hô hấp cũng là một phát hiện quan trọng, vì chúng làm suy giảm hô hấp mũi bình thường, từ đó có thể ảnh hưởng đến sự tăng trưởng và phát triển hàm.
Việc sử dụng thuốc lá cũng nên được khai thác từ tiền sử y khoa. Hút thuốc có thể gây ảnh hưởng bất lợi đến tình trạng nha chu của bệnh nhân, là một yếu tố nguy cơ của bệnh nha chu và đã được chứng minh là làm chậm quá trình lành thương.
Với ngày càng nhiều bệnh nhân trưởng thành tìm đến điều trị chỉnh nha, phải xác định liệu các bệnh nhân này có ổn định về mặt nha chu để điều trị bằng mắc cài cố định hay không. Điều trị bằng khí cụ cố định có khả năng làm trầm trọng thêm các vấn đề nha chu tiềm ẩn do vệ sinh răng miệng kém và sự kích hoạt của quá trình tái cấu trúc xương. Bác sĩ chỉnh nha cần thực hiện các bước cần thiết để giảm thiểu tác động có hại và cũng cần thiết lập những kỳ vọng thực tế cho những bệnh nhân này.
X-quang toàn hàm nên được đánh giá trước khi bắt đầu điều trị và cần thực hiện khám lâm sàng tập trung để xác định tình trạng nha chu. Có thể cần hợp tác với bác sĩ nha chu để xác định liệu bệnh nhân có đủ sức khỏe nha chu để thực hiện điều trị chỉnh nha hay không. Nếu bệnh nhân bị viêm nha chu, cần thực hiện thêm các điều trị nha chu, bao gồm kết hợp nhiều biện pháp như cạo vôi và làm sạch gốc răng hoặc nạo mô nha chu có lật vạt, tùy theo mức độ nặng nhẹ. Bệnh nhân cần được theo dõi bởi bác sĩ tổng quát hoặc bác sĩ nha chu trong suốt quá trình điều trị bằng mắc cài cố định để đảm bảo tình trạng nha chu vẫn ổn định.
Tăng trưởng và phát triển
Biểu đồ tăng trưởng phân loại trẻ theo phần trăm chiều cao và cân nặng để so sánh với các chuẩn đã được thiết lập theo giới tính và tuổi sinh học. Quan trọng hơn, biểu đồ tăng trưởng làm nổi bật bất kỳ sự tăng tốc hay đỉnh tăng trưởng nào có thể đã xảy ra.
Mục tiêu của thông tin này là đánh giá mức độ phát triển xương của bệnh nhân. Cơ sở lý luận cho việc sử dụng thông tin này là để lên thời điểm điều trị chỉnh nha sao cho hiệu quả và tối ưu nhất. Tức là điều trị sẽ không chỉ dựa trên sự di chuyển răng, mà còn kết hợp điều chỉnh sự phát triển để đạt được phạm vi di chuyển rộng hơn, từ đó sửa chữa những bất cân xứng của hệ thống răng-hàm-mặt.
Giai đoạn bùng phát tăng trưởng dậy thì có liên quan đến sự tăng trưởng khác biệt giữa hàm trên và hàm dưới, trong đó hàm dưới có xu hướng phát triển về phía trước nhiều hơn (hình 1-2).
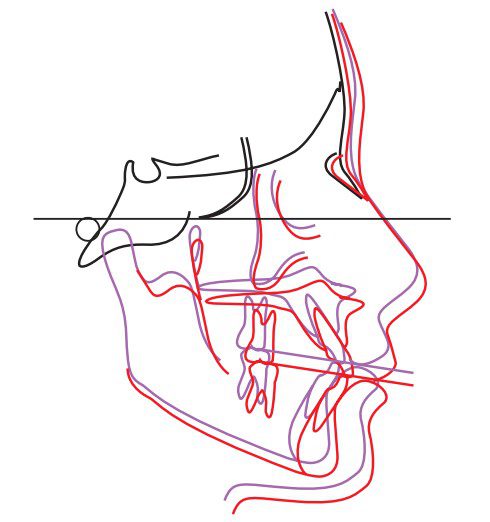
Thời điểm xảy ra giai đoạn bùng phát tăng trưởng này là một vấn đề được các bác sĩ chỉnh nha đặc biệt quan tâm. Trong giai đoạn này, bác sĩ chỉnh nha có thể tác động đến sự phát triển của xương hàm dưới và vùng giữa mặt bằng cách điều chỉnh môi trường cơ học.
Tuổi sinh học, sự phát triển răng và trình tự mọc răng không phải là những chỉ báo tốt về độ phát triển xương. Các chỉ báo sinh học như có kinh nguyệt (nữ), thay đổi giọng nói (nam), trình tự cốt hóa bàn tay – cổ tay, trình tự cốt hóa xương bàn tay, hình thái đốt sống cổ và biểu đồ tăng trưởng chiều cao đã được sử dụng để đánh giá độ phát triển chung của hệ thống sọ mặt. Các nghiên cứu cho thấy mối tương quan chặt chẽ giữa vận tốc tăng chiều cao cực đại và sự tăng tốc phát triển lớn nhất ở xương hàm trên và hàm dưới.
Hiện tại, chưa có phương pháp nào có thể dự đoán chính xác mức độ tăng trưởng sọ mặt sau cùng mà bệnh nhân sẽ đạt được. Khả năng tiên đoán hạn chế này trở thành một vấn đề đối với các bệnh nhân trẻ có sự sai lệch lớn giữa hàm trên và hàm dưới. Với những bệnh nhân này, việc lựa chọn giữa phẫu thuật hay điều chỉnh tăng trưởng là một quyết định không hề đơn giản. Hơn nữa, các chiến lược điều trị (phẫu thuật và điều chỉnh tăng trưởng) khác nhau về thời điểm, mục tiêu và thường cả hướng di chuyển răng. Một số nghiên cứu cho thấy có thể có mối tương quan giữa hình thái sọ mặt sau cùng của trẻ em đang phát triển và của cha mẹ hoặc anh chị em ruột.
Dù không thể dự đoán chính xác độ tăng trưởng tuyệt đối, nhưng hướng tăng trưởng lại có thể tiên đoán được tốt hơn. Người ta đã chứng minh rằng các kiểu hình khuôn mặt có xu hướng được duy trì.
Cuối cùng, thông tin về thời điểm ngừng tăng trưởng tích cực là rất quan trọng đối với các bệnh nhân trẻ cần phẫu thuật hàm mặt. Việc sử dụng chỉ số phát triển đốt sống cổ trên phim và phim bàn tay – cổ tay có thể cung cấp thêm thông tin về giai đoạn phát triển của bệnh nhân, và sẽ được thảo luận thêm trong phần sau của chương.
Phương pháp tốt nhất để xác nhận không còn sự tăng trưởng nào nữa trong vùng sọ mặt là chụp hai phim sọ nghiêng liên tiếp cách nhau 6 đến 12 tháng; nếu chồng hình hai phim này lên nhau mà không thấy có thay đổi xương thì xác nhận rằng tăng trưởng đã dừng.
Xem tiếp phần 2 tại đây.
Nguồn: Esthetics and Biomechanics in Orthodontics – 2nd – Ravindra Nanda.

Bài viết liên quan
Sử dụng composite lỏng trong nha khoa – P6
Thẩm mỹ và cơ học sinh học trong chỉnh nha – P12 – Đánh giá thẩm mỹ trong chỉnh nha
Thẩm mỹ và cơ học sinh học trong chỉnh nha – P11 – Đánh giá thẩm mỹ trong chỉnh nha